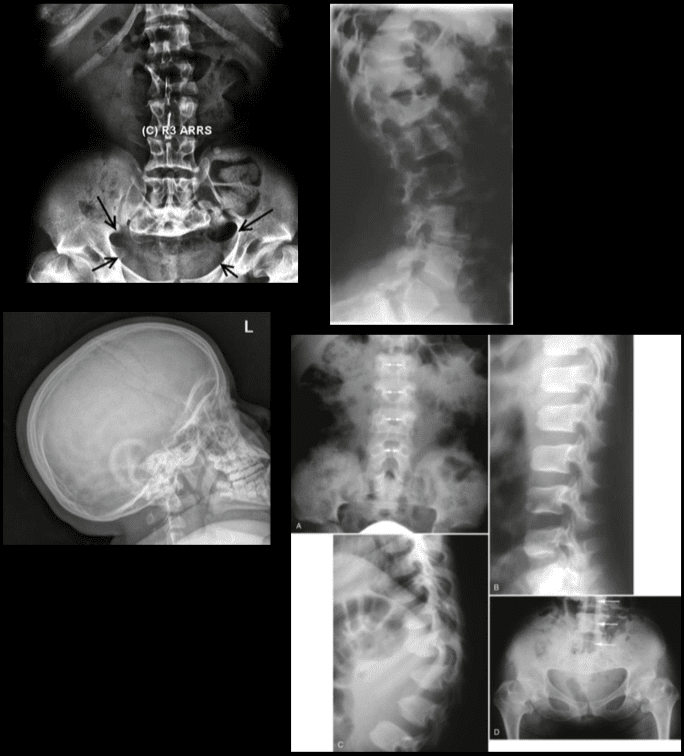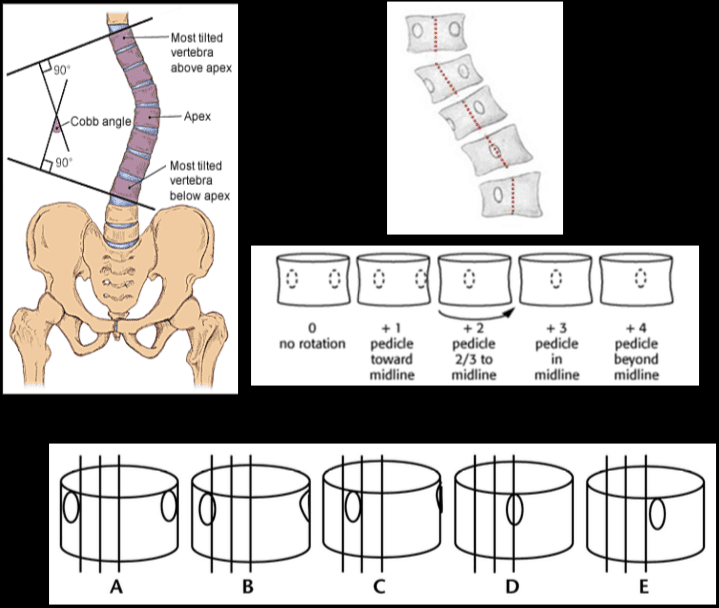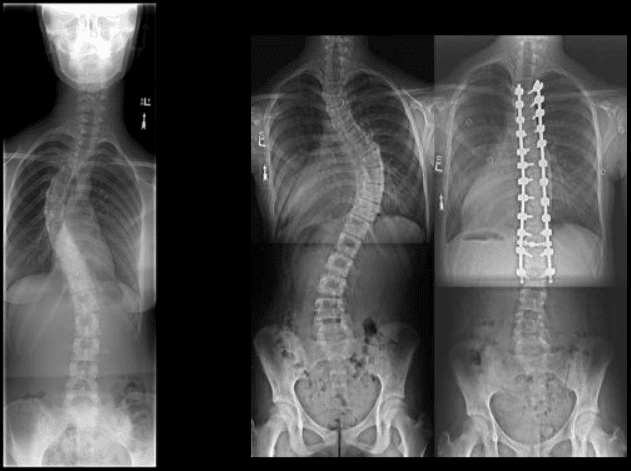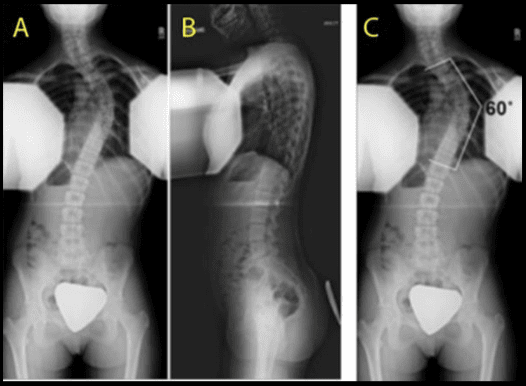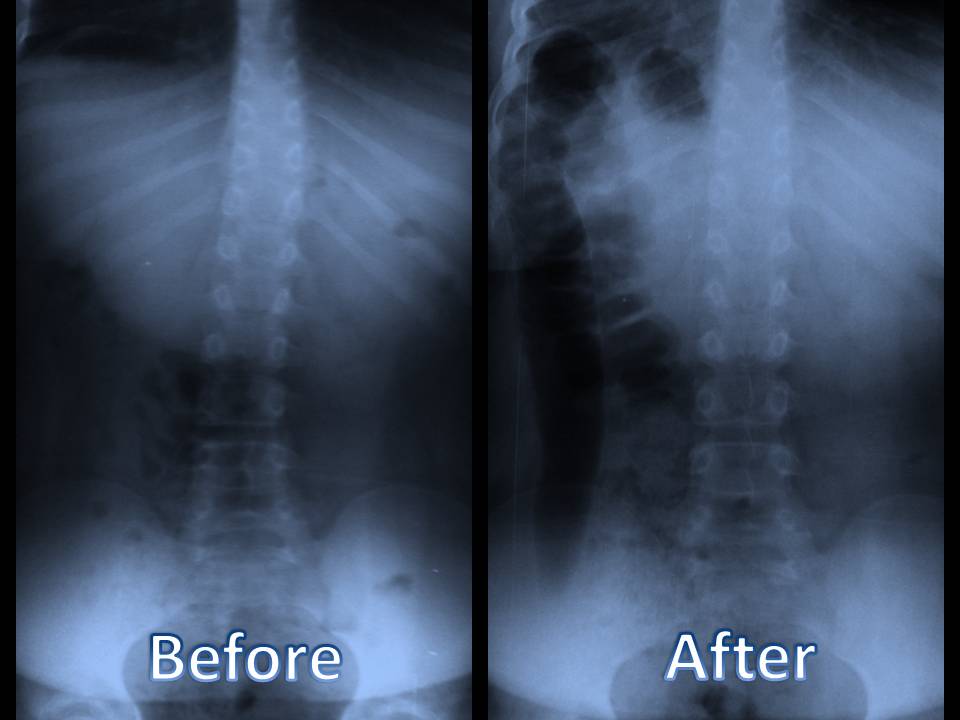
by ທ່ານດຣ Alex Jimenez | ເຈັບຫຼັງ, Chiropractic, Chronic Back Pain, ອາການເຈັບປວດຊໍາເຮື້ອ, ສຸຂະພາບ, Herniated Disc, ຕ່ໍາກວ່າປວດ, ອາການປວດຄໍ, Sciatica, Sciatica Nerve Pain, Scoliosis, ສຸຂະພາບກະເພາະອາຫານ, ກະດູກສັນຫຼັງ, ການປິ່ນປົວ, ສຸຂະພາບ
ພະຍາດ Disc Degenerative Disc ແມ່ນ ຄຳ ສັບທົ່ວໄປ ສຳ ລັບສະພາບທີ່ແຜ່ນດິດ intervertebral ທີ່ເສຍຫາຍເຮັດໃຫ້ມີອາການເຈັບ ຊຳ ເຮື້ອເຊິ່ງອາດຈະເປັນອາການປວດຫລັງຕ່ ຳ ໃນກະດູກສັນຫຼັງ lumbar ຫລືຄໍຢູ່ໃນກະດູກສັນຫຼັງຂອງ cervical. ມັນບໍ່ແມ່ນຄວາມນິຍົມທີ່ສຸດຕໍ່ກະດູກສັນຫຼັງ, ແຕ່ຕົວຈິງແລ້ວແມ່ນການແບ່ງແຍກຂອງແຜ່ນ intervertebral ຂອງກະດູກສັນຫຼັງ. ແຜ່ນ intervertebral ແມ່ນໂຄງສ້າງທີ່ມີຄວາມສົນໃຈຫຼາຍທີ່ໄດ້ສຸມໃສ່ໃນໄວໆນີ້, ຍ້ອນວ່າມັນມີຜົນສະທ້ອນທາງດ້ານການຊ່ວຍ. ການປ່ຽນແປງທາງດ້ານ pathological ທີ່ສາມາດເກີດຂື້ນໃນການເສື່ອມສະພາບຂອງແຜ່ນລວມມີເສັ້ນໃຍ, ແຄບແລະການເສື່ອມສະພາບຂອງແຜ່ນ. ຂໍ້ບົກຜ່ອງຕ່າງໆຂອງຮ່າງກາຍຍັງສາມາດເກີດຂື້ນໃນແຜ່ນ intervertebral ເຊັ່ນ: sclerosis ຂອງ endplates, ຮອຍແຕກແລະການເສື່ອມເສີຍຂອງການປະກາດ, ແລະການສ້າງຕັ້ງຂອງ osteophytes.
ອາການປວດຫລັງຕໍ່າແລະອາການເຈັບຄໍແມ່ນບັນຫາກ່ຽວກັບການລະບາດຂອງພະຍາດ, ເຊິ່ງຖືວ່າກ່ຽວຂ້ອງກັບການປ່ຽນແປງທີ່ເສື່ອມໂຊມໃນແຜ່ນດິດ. ອາການປວດຫລັງແມ່ນສາເຫດ ສຳ ຄັນອັນດັບສອງຂອງການໄປຢ້ຽມຢາມທ່ານ ໝໍ ຢູ່ອາເມລິກາ. ມັນຖືກຄາດຄະເນວ່າປະມານ 80% ຂອງຜູ້ໃຫຍ່ຂອງສະຫະລັດອາເມລິກາປະສົບກັບຄວາມເຈັບປວດຕ່ໍາຢ່າງຫນ້ອຍຫນຶ່ງຄັ້ງໃນຊີວິດຂອງພວກເຂົາ. (Modic, Michael T. , ແລະ Jeffrey S. Ross) ດັ່ງນັ້ນ, ຕ້ອງມີຄວາມເຂົ້າໃຈຢ່າງລະອຽດກ່ຽວກັບພະຍາດແຜ່ນທີ່ເສື່ອມໂຊມແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການຈັດການສະພາບທົ່ວໄປນີ້.
ການວິພາກຂອງໂຄງສ້າງທີ່ກ່ຽວຂ້ອງ
ການວິພາກຂອງກະດູກສັນຫຼັງ
ກະດູກສັນຫຼັງແມ່ນໂຄງສ້າງຕົ້ນຕໍ, ເຊິ່ງຮັກສາທ່າທາງແລະເຮັດໃຫ້ເກີດບັນຫາຕ່າງໆກັບຂະບວນການຂອງພະຍາດ. ກະດູກສັນຫຼັງປະກອບດ້ວຍເຈັດກະດູກສັນຫຼັງຂອງ cervical, XNUMX thtebcic vertebrae, ຫ້າ vertebrae lumbar, ແລະ fused verralrae sacral ແລະ coccygeal. ສະຖຽນລະພາບຂອງກະດູກສັນຫຼັງຖືກຮັກສາໄວ້ໂດຍສາມຖັນ.
ຖັນເບື້ອງ ໜ້າ ແມ່ນຖືກສ້າງຕັ້ງຂື້ນໂດຍເສັ້ນທາງຂ້າງທີ່ຍາວແລະສ່ວນເບື້ອງ ໜ້າ ຂອງຮ່າງກາຍຂອງກະດູກສັນຫຼັງ. ຖັນກາງແມ່ນຖືກສ້າງຕັ້ງຂື້ນໂດຍສ່ວນດ້ານຫຼັງຂອງຮ່າງກາຍຂອງກະດູກສັນຫຼັງແລະຂໍ້ຕໍ່ຂອງເສັ້ນຍາວ. ຖັນຂ້າງຫຼັງປະກອບດ້ວຍທ້ອງຟ້າຫລັງຂອງຮ່າງກາຍທີ່ມີຂະບວນການຂ້າມຜ່ານ, laminae, facets, ແລະຂະບວນການຫມູນວຽນ. ( ພະຍາດ Diskiaegegrative: ຄວາມເປັນມາ, ການວິພາກຂອງພະຍາດ, Pathophysiology )
ການວິພາກຂອງ Disc Intervertebral
ແຜ່ນ Intervertebral ແມ່ນຢູ່ລະຫວ່າງສອງອົງການຈັດຕັ້ງຂອງກະດູກສັນຫຼັງທີ່ຕິດກັນຢູ່ໃນຖັນຫຼັງຂອງກະດູກສັນຫຼັງ. ປະມານ ໜຶ່ງ ສ່ວນສີ່ຂອງຄວາມຍາວທັງ ໝົດ ຂອງຖັນກະດູກສັນຫຼັງແມ່ນຖືກສ້າງຕັ້ງຂື້ນໂດຍແຜ່ນ intervertebral. ແຜ່ນນີ້ປະກອບເປັນຂໍ້ຮ່ວມຂອງ fibrocartilaginous, ເຊິ່ງເອີ້ນກັນວ່າ symphysis ຮ່ວມ. ມັນອະນຸຍາດໃຫ້ມີການເຄື່ອນໄຫວເລັກນ້ອຍໃນກະດູກສັນຫຼັງແລະຖືກະດູກສັນຫຼັງຮ່ວມກັນ. ແຜ່ນ Intervertebral ແມ່ນສະແດງໂດຍຄວາມກົດດັນຂອງມັນຕ້ານທານແລະບີບອັດຄວາມຕ້ານທານກັບຄຸນນະພາບ. ແຜ່ນ intervertebral ແມ່ນປະກອບດ້ວຍສາມສ່ວນ; ແກນພາຍໃນປະສົມ gelatinous pulposus, annulus fibrosus, ແລະ endplates cartilage ທີ່ຕັ້ງຢູ່ທີ່ສູງແລະຕ່ ຳ ທີ່ຈຸດຂອງອົງການຈັດຕັ້ງກະດູກສັນຫຼັງ.
Nucleus pulposus ແມ່ນສ່ວນ ໜຶ່ງ ຂອງພາຍໃນເຊິ່ງເປັນ ໜິ້ວ ເຈນ. ມັນປະກອບດ້ວຍທາດໂປຼຕີນຈາກ proteoglycan ແລະ gel ນ້ ຳ ເຊິ່ງກັນແລະກັນໂດຍປະເພດ II Collagen ແລະເສັ້ນໃຍ elastin ທີ່ຈັດໄວ້ແບບວ່າງແລະບໍ່ປົກກະຕິ. Aggrecan ແມ່ນທາດໂປຼຕີນທີ່ ສຳ ຄັນທີ່ພົບໃນແກນນິວເຄຼດິດ. ມັນປະກອບມີປະມານ 70% ຂອງ nucleus pulposus ແລະເກືອບ 25% ຂອງເສັ້ນປະສາດ annulus. ມັນສາມາດຮັກສານໍ້າແລະສະ ໜອງ ຄຸນສົມບັດຂອງ osmotic, ເຊິ່ງ ຈຳ ເປັນໃນການຕ້ານທານກັບການບີບອັດແລະເຮັດ ໜ້າ ທີ່ເປັນຕົວດູດຊshockອກ. ຈໍານວນເງິນທີ່ສູງຂອງ aggrecan ນີ້ໃນແຜ່ນປົກກະຕິຊ່ວຍໃຫ້ເນື້ອເຍື່ອສະ ໜັບ ສະ ໜູນ ການບີບອັດໂດຍບໍ່ຕ້ອງພັງລົງແລະພາລະແບກຫາບຖືກແຈກຢາຍຢ່າງເທົ່າທຽມກັນເພື່ອເຮັດໃຫ້ຮ່າງກາຍແລະກະດູກສັນຫຼັງລົບໃນລະຫວ່າງການເຄື່ອນໄຫວຂອງກະດູກສັນຫຼັງ. (ເຄື່ອງລໍ້ລົດ, Paul R, et al.)
ສ່ວນນອກເອີ້ນວ່າ annulus fibrosus, ເຊິ່ງມີເສັ້ນໄຍ collagen ປະເພດ I ທີ່ອຸດົມສົມບູນຈັດເປັນຊັ້ນວົງ. ເສັ້ນໃຍ collagen ດໍາເນີນໄປໃນລັກສະນະສະຫຼຽງລະຫວ່າງ lamellae ຂອງ annulus ໃນທິດທາງສະຫຼັບເຮັດໃຫ້ມັນມີຄວາມສາມາດຕ້ານທານກັບຄວາມເຂັ້ມແຂງ tensile. ເສັ້ນຜ່າກາງເສັ້ນຜ່າກາງເສີມສ້າງເສັ້ນໃຍເສັ້ນປະສາດເສັ້ນເລືອດອຸດຕັນ. ກ່ຽວກັບລັກສະນະທາງຫນ້າ, ເສັ້ນໃຍຫນາຈະເຮັດໃຫ້ເສັ້ນໃຍ annulus ເພີ່ມຂື້ນແລະເສັ້ນໃຍບາງໆເສີມສ້າງດ້ານຫຼັງ. (Choi, Yong-Soo)
ໂດຍປົກກະຕິແລ້ວ, ມັນຈະມີແຜ່ນ ໜຶ່ງ ຢູ່ລະຫວ່າງທຸກໆຄູ່ຂອງກະດູກສັນຫຼັງຍົກເວັ້ນລະຫວ່າງແຜ່ນແລະແກນ, ເຊິ່ງເປັນກະດູກສັນຫຼັງ ທຳ ອິດແລະທີສອງໃນຮ່າງກາຍ. ແຜ່ນເຫຼົ່ານີ້ສາມາດເຄື່ອນຍ້າຍໄດ້ປະມານ 6 ບໍ? ໃນທຸກໆແກນຂອງການເຄື່ອນໄຫວແລະການຫມູນວຽນປະມານແຕ່ລະແກນ. ແຕ່ສິດເສລີພາບໃນການເຄື່ອນໄຫວນີ້ແຕກຕ່າງກັນລະຫວ່າງພາກສ່ວນຕ່າງໆຂອງຖັນກະດູກສັນຫຼັງ. ກະດູກສັນຫຼັງຂອງ cervical ມີລະດັບການເຄື່ອນໄຫວທີ່ຍິ່ງໃຫຍ່ທີ່ສຸດເພາະວ່າແຜ່ນ intervertebral ມີຂະ ໜາດ ໃຫຍ່ກ່ວາເກົ່າແລະມີພື້ນຮ່າງກາຍຂອງກະດູກສັນຫຼັງສ່ວນລຸ່ມແລະໂຄ້ງກວ້າງ. ພວກເຂົາຍັງມີຂໍ້ກະດູກເຊື່ອມຕໍ່ກັນ. ກະດູກສັນຫຼັງ Thoracic ມີລະດັບການເຄື່ອນໄຫວຂັ້ນຕ່ ຳ ທີ່ສຸດໃນຄວາມຍືດຍຸ່ນ, ການຍືດແລະການ ໝູນ ວຽນ, ແຕ່ມີການຍືດເຍື້ອທາງຫລັງທີ່ບໍ່ເສຍຄ່າຍ້ອນວ່າມັນຖືກຕິດຢູ່ໃນກະດູກຂ້າງ. ກະດູກສັນຫຼັງ lumbar ມີການຍືດຕົວແລະການຂະຫຍາຍໄດ້ດີ, ອີກເທື່ອ ໜຶ່ງ, ເພາະວ່າແຜ່ນ intervertebral ຂອງພວກມັນມີຂະ ໜາດ ໃຫຍ່ແລະມີຂະບວນການ ໝູນ ວຽນຕັ້ງຢູ່ທາງຫຼັງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການຫມູນວຽນຂອງກະດູກຂ້າງຫລັງແມ່ນມີ ຈຳ ກັດເພາະວ່າຂໍ້ຕໍ່ຂອງ facet ແມ່ນຕັ້ງຢູ່ດ້ານຂ້າງ. ( ພະຍາດ Diskiaegegrative: ຄວາມເປັນມາ, ການວິພາກຂອງພະຍາດ, Pathophysiology )
ການສະ ໜອງ ເລືອດ
ແຜ່ນ intervertebral ແມ່ນ ໜຶ່ງ ໃນບັນດາໂຄງສ້າງເສັ້ນເລືອດໃຫຍ່ທີ່ສຸດໃນຮ່າງກາຍທີ່ມີເສັ້ນເລືອດແດງຢູ່ປາຍສຸດ. ແພຈຸລັງເຫຼົ່ານີ້ໄດ້ຮັບສານອາຫານຈາກເຮືອໃນກະດູກ subchondral ເຊິ່ງນອນຢູ່ຕິດກັບ cartilage hyaline ຢູ່ແຜ່ນທ້າຍ. ສານອາຫານເຫຼົ່ານີ້ເຊັ່ນອົກຊີເຈນແລະທາດນ້ ຳ ຕານຖືກ ນຳ ໄປສູ່ແຜ່ນ intervertebral ຜ່ານການແຜ່ກະຈາຍງ່າຍດາຍ. ( Intervertebral Disc ກະດູກສັນຫຼັງ Orthobullets.Com )
ການສະ ໜອງ ເສັ້ນປະສາດ
ຄວາມເລິກຂອງຄວາມຮູ້ສຶກຂອງແຜ່ນ intervertebral ແມ່ນສະລັບສັບຊ້ອນແລະແຕກຕ່າງກັນໄປຕາມສະຖານທີ່ທີ່ຢູ່ໃນຖັນກະດູກສັນຫຼັງ. ລະບົບສາຍສົ່ງທາງ Sensory ຖືກຄິດວ່າຖືກໄກ່ເກ່ຍໂດຍສານ P, calcitonin, VIP, ແລະ CPON. ເສັ້ນປະສາດຂອງກະດູກສັນຫຼັງ Sinu, ເຊິ່ງເກີດຂື້ນຈາກ ganglion ຮາກທີ່ມີເສັ້ນດ່າງ, ເຮັດໃຫ້ເສັ້ນໃຍຊັ້ນສູງຂອງເສັ້ນປະສາດລົບລ້າງ. ເສັ້ນໃຍເສັ້ນປະສາດບໍ່ໄດ້ຂະຫຍາຍອອກໄປນອກ ເໜືອ ຈາກເສັ້ນໃຍທີ່ຊ້ ຳ ຊ້ອນ.
ແຜ່ນ Lumbar intervertebral ໄດ້ຖືກສະ ໜອງ ເພີ່ມເຕີມໃນສ່ວນຂອງໃບປະກາດທີ່ມີສາຂາຈາກ rami ປະຖົມ ventral ແລະຈາກຜູ້ສື່ສານ rami ສີຂີ້ເຖົ່າໃກ້ກັບຈຸດເຊື່ອມຕໍ່ຂອງພວກມັນກັບ rami ປະຖົມ ventral. ດ້ານຂ້າງຂອງແຜ່ນແມ່ນສະ ໜອງ ໂດຍສາຂາຈາກຜູ້ສື່ສານ rami. ຜູ້ສື່ສານ rami ບາງສ່ວນອາດຈະຂ້າມແຜ່ນ intervertebral ແລະກາຍເປັນຈຸ້ມຂອງຈຸລັງເຊື່ອມຕໍ່ເຊິ່ງເລິກເຊິ່ງເຖິງຕົ້ນ ກຳ ເນີດຂອງ psoas. (Palmgren, Tove, et al.)
ແຜ່ນ intervertebral cervical ໄດ້ຖືກສະ ໜອງ ເພີ່ມເຕີມກ່ຽວກັບລັກສະນະຂ້າງຕົວຂອງມັນໂດຍສາຂາຂອງເສັ້ນປະສາດຂອງກະດູກສັນຫຼັງ. ເສັ້ນປະສາດຂອງກະດູກສັນຫຼັງຂອງປາກມົດລູກຍັງຖືກພົບເຫັນວ່າມີເສັ້ນທາງຂື້ນຂື້ນໃນກະດູກສັນຫຼັງສະ ໜອງ ແຜ່ນທີ່ຈຸດເຂົ້າຂອງພວກມັນແລະທາງຂ້າງເທິງ. (BOGDUK, NIKOLAI, ແລະອື່ນໆ.)
Pathophysiology ຂອງພະຍາດ Disc Degenerative Disc
ປະມານ 25% ຂອງຄົນກ່ອນອາຍຸ 40 ປີສະແດງການປ່ຽນແປງທີ່ເສື່ອມໂຊມໃນລະດັບໃດ ໜຶ່ງ. ອາຍຸຫຼາຍກວ່າ 40 ປີ, ຫຼັກຖານ MRI ສະແດງໃຫ້ເຫັນການປ່ຽນແປງຫຼາຍກວ່າ 60% ຂອງຄົນ. (Suthar, Pokhraj) ເພາະສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງສຶກສາຂັ້ນຕອນການເສື່ອມສະພາບຂອງແຜ່ນ intervertebral ຍ້ອນວ່າມັນພົບວ່າເສື່ອມໂຊມໄວກ່ວາເນື້ອເຍື່ອເຊື່ອມຕໍ່ອື່ນໆໃນຮ່າງກາຍ, ເຮັດໃຫ້ເກີດອາການເຈັບຫລັງແລະຄໍ. ການປ່ຽນແປງຂອງສາມແຜ່ນ intervertebral ແມ່ນກ່ຽວຂ້ອງກັບການປ່ຽນແປງຂອງຮ່າງກາຍຂອງກະດູກສັນຫຼັງແລະຂໍ້ຕໍ່ທີ່ຊີ້ໃຫ້ເຫັນເຖິງຂະບວນການທີ່ກ້າວ ໜ້າ ແລະຂະຫຍັນຂັນເຄື່ອນ.
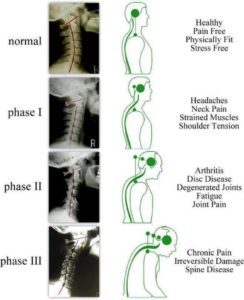
ຂະບວນການທີ່ເສື່ອມໂຊມຂອງແຜ່ນດິດ intervertebral ໄດ້ແບ່ງອອກເປັນ XNUMX ໄລຍະ, ອີງຕາມການ Kirkaldy-Willis ແລະ Bernard, ເອີ້ນວ່າ degenerativecascade . ໄລຍະເຫຼົ່ານີ້ສາມາດຊໍ້າຊ້ອນແລະສາມາດເກີດຂື້ນໄດ້ໃນໄລຍະຫຼາຍທົດສະວັດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການລະບຸຂັ້ນຕອນເຫຼົ່ານີ້ທາງຄລີນິກແມ່ນເປັນໄປບໍ່ໄດ້ຍ້ອນການຊໍ້າຊ້ອນຂອງອາການແລະອາການ.
ຂັ້ນຕອນທີ 1 (ໄລຍະທີ່ຫລອກລວງ)
ຂັ້ນຕອນນີ້ແມ່ນສະແດງໂດຍການເສື່ອມໂຊມ. ມີການປ່ຽນແປງທາງດ້ານປະຫວັດສາດ, ເຊິ່ງສະແດງໃຫ້ເຫັນເຖິງນ້ ຳ ຕາໄຫຼແລະຮອຍແຕກໃນເສັ້ນເລືອດປະ ຈຳ ປີ. ນ້ ຳ ຕາອ້ອມຮອບເຫຼົ່ານີ້ອາດຈະກາຍເປັນນ້ ຳ ຕາທີ່ເຕັມໄປດ້ວຍນ້ ຳ ຕາແລະຍ້ອນວ່ານ້ ຳ ຕາ annulus ແມ່ນຢູ່ໃນສະພາບດີ, ນ້ ຳ ຕາເຫລົ່ານີ້ສາມາດເຮັດໃຫ້ເຈັບຫລັງຫລືເຈັບຄໍ, ເຊິ່ງເປັນທ້ອງຖິ່ນແລະມີການເຄື່ອນໄຫວທີ່ເຈັບປວດ. ເນື່ອງຈາກຄວາມເຈັບປວດຊ້ ຳ ແລ້ວຊ້ ຳ ເຂົ້າໄປໃນແຜ່ນ, endplates ສາມາດແຍກຕ່າງຫາກ ນຳ ໄປສູ່ການລົບກວນການສະ ໜອງ ເລືອດໃຫ້ກັບແຜ່ນແລະເພາະສະນັ້ນຈຶ່ງເຮັດໃຫ້ການສະ ໜອງ ທາດອາຫານແລະການ ກຳ ຈັດສິ່ງເສດເຫລືອຂອງມັນອອກໄປ. annulus ອາດຈະມີກະດູກຫັກຈຸນລະພາກໃນເນື້ອເຍື່ອ collagen, ເຊິ່ງສາມາດເບິ່ງເຫັນດ້ວຍກ້ອງຈຸລະທັດອິເລັກໂທຣນິກແລະການສະແກນ MRI ອາດຈະເປີດເຜີຍຄວາມບົກຜ່ອງ, ການບີບອັດຂອງແຜ່ນແລະເຂດທີ່ມີຄວາມແຮງສູງໃນ annulus. ປວດຂໍ້ກະດູກ Facet ອາດຈະສະແດງໃຫ້ເຫັນປະຕິກິລິຍາ synovial ແລະມັນອາດຈະເຮັດໃຫ້ເກີດອາການເຈັບປວດຢ່າງຮຸນແຮງກັບໂຣກ synovitis ທີ່ກ່ຽວຂ້ອງແລະບໍ່ສາມາດທີ່ຈະຍ້າຍອອກຮ່ວມໃນຂໍ້ຕໍ່ zygapophyseal. ການປ່ຽນແປງເຫຼົ່ານີ້ອາດຈະບໍ່ ຈຳ ເປັນຕ້ອງເກີດຂື້ນໃນທຸກໆຄົນ. (Gupta, Vijay Kumar, ແລະອື່ນໆ.)
ນິວເຄຼຍ pulposus ຍັງມີສ່ວນຮ່ວມໃນຂະບວນການນີ້ຍ້ອນວ່າຄວາມສາມາດໃນການດູດນ້ ຳ ຂອງມັນຫຼຸດລົງເນື່ອງຈາກການສະສົມຂອງໂປຣໂມຊັ່ນທີ່ຖືກປ່ຽນແປງທາງຊີວະພາບ. ການປ່ຽນແປງເຫຼົ່ານີ້ແມ່ນ ນຳ ມາເຊິ່ງສ່ວນໃຫຍ່ໂດຍສອງເອນໄຊທີ່ເອີ້ນວ່າມາຕຣິກເບື້ອງ metalloproteinase-3 (MMP-3) ແລະສານຍັບຍັ້ງຈຸລັງຂອງ metalloproteinase-1 (TIMP-1). (Bhatnagar, Sushma, ແລະ Maynak Gupta) ຄວາມບໍ່ສົມດຸນຂອງພວກມັນ ນຳ ໄປສູ່ການ ທຳ ລາຍໂປຣໂມຊັ່ນ. ຄວາມສາມາດໃນການດູດຊຶມນ້ ຳ ຫຼຸດລົງເຮັດໃຫ້ຄວາມກົດດັນຂອງ hydrostatic ຫຼຸດລົງໃນ nucleus pulposus ແລະເຮັດໃຫ້ lamellae ເປັນວົງ. ນີ້ສາມາດເພີ່ມທະວີການເຄື່ອນໄຫວຂອງສ່ວນນັ້ນທີ່ສົ່ງຜົນໃຫ້ເກີດຄວາມກົດດັນຕໍ່ຝາຜະ ໜັງ. ການປ່ຽນແປງທັງ ໝົດ ເຫຼົ່ານີ້ສາມາດ ນຳ ໄປສູ່ຂະບວນການ ໜຶ່ງ ທີ່ເອີ້ນວ່າການລົບລ້າງການແຜ່ລາມແລະການກະດູກຫັກໃນ annulus fibrosus. ເຫຼົ່ານີ້ແມ່ນສອງຂະບວນການທາງ pathological ແຍກຕ່າງຫາກແລະທັງສອງສາມາດນໍາໄປສູ່ຄວາມເຈັບປວດ, ຄວາມອ່ອນໂຍນໃນທ້ອງຖິ່ນ, ຄວາມຫນ້າປະທັບໃຈ, ກ້າມເນື້ອທີ່ມີສັນຍາ, ການເຄື່ອນໄຫວຮ່ວມກັນທີ່ເຈັບປວດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການກວດກາລະບົບປະສາດໃນໄລຍະນີ້ແມ່ນປົກກະຕິແລ້ວ.
ຂັ້ນຕອນທີ 2 (ໄລຍະຂອງຄວາມບໍ່ແນ່ນອນ)
ຂັ້ນຕອນຂອງການຜິດປົກກະຕິແມ່ນປະຕິບັດຕາມຂັ້ນຕອນຂອງການບໍ່ສະຖຽນລະພາບ, ເຊິ່ງອາດຈະເປັນຜົນມາຈາກການເສື່ອມສະພາບທີ່ກ້າວຫນ້າຂອງຄວາມສົມບູນກົນຈັກຂອງສະລັບສັບຊ້ອນຮ່ວມກັນ. ມັນອາດຈະມີການປ່ຽນແປງຫຼາຍຢ່າງທີ່ພົບໃນຂັ້ນຕອນນີ້, ລວມທັງການຢຸດສະງັກແລະການປັບຕົວ ໃໝ່, ເຊິ່ງສາມາດເຮັດໃຫ້ຄວາມສູງຂອງພື້ນທີ່ດິດສູນເສຍໄດ້. ນ້ ຳ ຕາເປັນປະ ຈຳ ຫຼາຍໆຄັ້ງກໍ່ອາດຈະເກີດຂື້ນໃນຂັ້ນຕອນນີ້ດ້ວຍການປ່ຽນແປງພ້ອມໆກັນຂອງຂໍ້ຕໍ່ຂອງເສັ້ນເລືອດອຸດຕັນ. ພວກມັນອາດຈະປະກອບມີການເສື່ອມສະພາບຂອງເນື້ອເຍື່ອຫຸ້ມກະດູກແລະການເສື່ອມຂອງກະດູກຫູເຊິ່ງ ນຳ ໄປສູ່ການ subluxation. ການປ່ຽນແປງທາງດ້ານຊີວະວິທະຍາເຫຼົ່ານີ້ເຮັດໃຫ້ເກີດຄວາມບໍ່ແນ່ນອນຂອງສ່ວນທີ່ຖືກກະທົບ.
ອາການທີ່ເຫັນໃນໄລຍະນີ້ແມ່ນຄ້າຍຄືກັບອາການທີ່ເຫັນໄດ້ໃນໄລຍະທີ່ບໍ່ສະດວກເຊັ່ນ: ວິທີການໂວຍວາຍທາງດ້ານຫລັງ, ຄວາມເຈັບປວດເມື່ອຢືນຢູ່ເປັນເວລາດົນ, ແລະ catch ຢູ່ດ້ານຫຼັງດ້ວຍການເຄື່ອນໄຫວ. ພວກມັນປະກອບດ້ວຍສັນຍານຕ່າງໆເຊັ່ນ: ການເຄື່ອນ ເໜັງ ຜິດປົກກະຕິໃນຂໍ້ຕໍ່ໃນຊ່ວງເວລາ palpation ແລະສັງເກດເຫັນວ່າກະດູກສັນຫຼັງເຄື່ອນ ເໜັງ ຫລືປ່ຽນໄປທາງຂ້າງຫຼັງຈາກຢືນຂື້ນຕັ້ງເປັນບາງຄັ້ງຫຼັງຈາກມີການຫັນປ່ຽນ. (Gupta, Vijay Kumar et al.)
ຂັ້ນຕອນທີ 3 (ໄລຍະຟື້ນຟູສະຖຽນລະພາບ)
ໃນຂັ້ນຕອນທີສາມແລະສຸດທ້າຍນີ້, ຄວາມເສື່ອມໂຊມທີ່ກ້າວ ໜ້າ ຈະເຮັດໃຫ້ຊ່ອງແຄບລົງດ້ວຍການເປັນໂຣກ fibrosis ແລະການສ້າງຕັ້ງ osteophyte ແລະການເຊື່ອມໂຍງຂ້າມຊາຍແດນ. ຄວາມເຈັບປວດທີ່ເກີດຂື້ນຈາກການປ່ຽນແປງເຫຼົ່ານີ້ແມ່ນຮຸນແຮງເມື່ອທຽບກັບສອງໄລຍະທີ່ຜ່ານມາ, ແຕ່ວ່າອາການເຈັບເຫຼົ່ານີ້ສາມາດແຕກຕ່າງກັນລະຫວ່າງບຸກຄົນ. ຊ່ອງແຄບນີ້ສາມາດມີຜົນສະທ້ອນຫຼາຍຢ່າງຕໍ່ກະດູກສັນຫຼັງ. ນີ້ສາມາດເຮັດໃຫ້ຮູ intervertebral ແຄບລົງໃນທິດທາງທີ່ສູງກວ່າຕ່ໍາກວ່າໂດຍມີປະມານຂອງ pedicles ໃກ້ຄຽງ. ເສັ້ນໃຍທີ່ຍາວນານ, ເຊິ່ງສະ ໜັບ ສະ ໜູນ ຄໍ ລຳ ກະດູກສັນຫຼັງ, ອາດຈະກາຍເປັນຄວາມຂາດຕົກບົກຜ່ອງໃນບາງພື້ນທີ່ ນຳ ໄປສູ່ຄວາມບໍ່ສະຖຽນແລະຄວາມບໍ່ເປັນລະບຽບຂອງກະດູກສັນຫຼັງ. ການເຄື່ອນໄຫວຂອງກະດູກສັນຫຼັງສາມາດເຮັດໃຫ້ເສັ້ນເລືອດ ligamentum flavum ຂື້ນຂື້ນແລະສາມາດເຮັດໃຫ້ເກີດການຂະບວນການຂອງຂໍ້ຕໍ່ທີ່ສູງຂື້ນ. ໃນທີ່ສຸດນີ້ຈະ ນຳ ໄປສູ່ການຫຼຸດຜ່ອນເສັ້ນຜ່າສູນກາງໃນທິດທາງລ່ວງຫນ້າຂອງຊ່ອງ intervertebral ແລະ stenosis ຂອງຮູເທິງເສັ້ນປະສາດສ່ວນເທິງ.
ການປະສົມປະສານຂອງກະດູກພຸນແລະ hypertrophy ຂອງ facets ສາມາດເກີດຂື້ນໄດ້ເນື່ອງຈາກການປ່ຽນແປງໃນການໂຫຼດແກນໃນກະດູກສັນຫຼັງແລະອົງການຈັດຕັ້ງກະດູກສັນຫຼັງ. ສິ່ງເຫຼົ່ານີ້ສາມາດປະກອບເປັນທັງຂະບວນການກ່ຽວກັບກະດູກສັນຫຼັງທີ່ມີລະດັບສູງແລະຕ່ ຳ ແລະ osteophytes ສາມາດໄຫຼເຂົ້າໄປໃນຮູ intervertebral ໃນຂະນະທີ່ຫົວໃຈດ້ານ hypertrophied ສາມາດປົ່ງອອກໄປສູ່ຄອງກາງ. Osteophytes ແມ່ນຄິດວ່າຈະຜະລິດມາຈາກການຂະຫຍາຍຕົວຂອງໂລກກ່ຽວກັບຂໍ້ຕໍ່ຂອງກະດູກສັນຫຼັງທີ່ຢູ່ໃນ periosteum ຫລັງຈາກນັ້ນພວກມັນໄດ້ຜ່ານການຜ່າຕັດແລະການຜ່າຕັດ endochondral. osteophytes ຍັງຖືກສ້າງຕັ້ງຂື້ນຍ້ອນການປ່ຽນແປງຂອງຄວາມກົດດັນຂອງອົກຊີເຈນແລະຍ້ອນການປ່ຽນແປງຂອງຄວາມກົດດັນຂອງນ້ ຳ ນອກ ເໜືອ ຈາກການໂຫຼດຂອງຂໍ້ບົກຜ່ອງດ້ານການແຈກຢາຍ. ໂຣກ osteophytes ແລະ fibrosis periarticular ສາມາດສົ່ງຜົນໃຫ້ເກີດການປວດຂໍ້ກະດູກ. ຂະບວນການກ່ຽວກັບຂໍ້ກ່ຽວກັບຂໍ້ກະດູກສັນຫຼັງອາດຈະມີແນວທາງທີ່ສະຫຼັບເຊິ່ງເປັນສາເຫດເຮັດໃຫ້ການຟື້ນຟູຂອງມະນຸດເຮັດໃຫ້ຊ່ອງແຄບຂອງກະດູກສັນຫຼັງແຄບ, ເສັ້ນປະສາດຮາກແລະຮູກະດູກສັນຫຼັງ. (KIRKALDY-WILLIS, WH et al.)
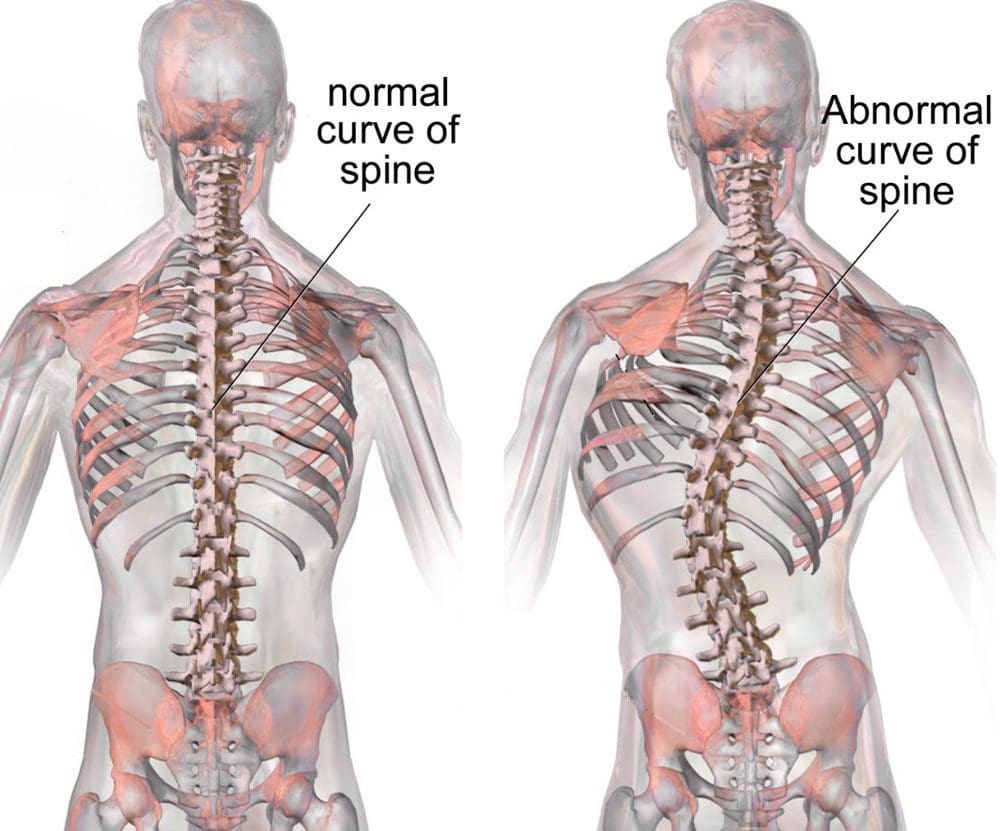
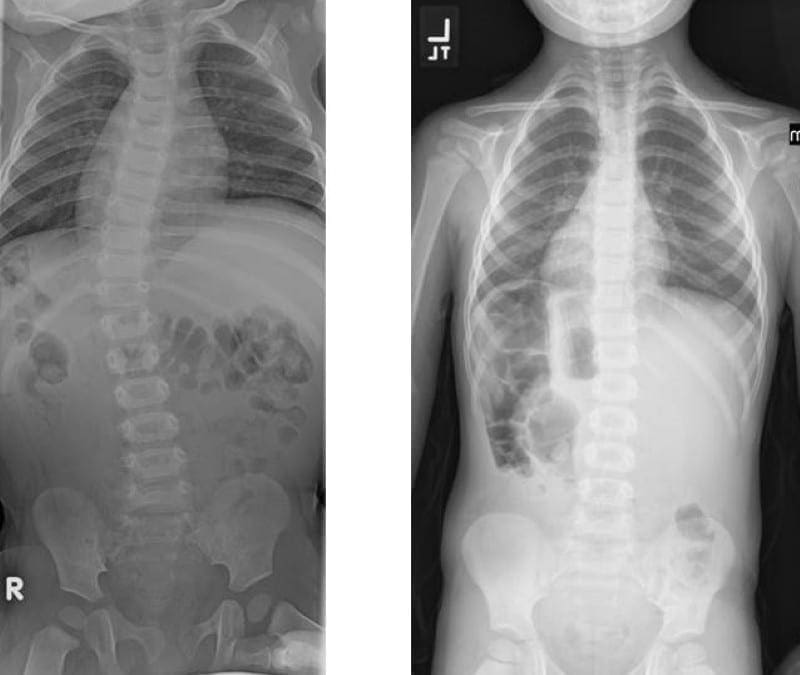
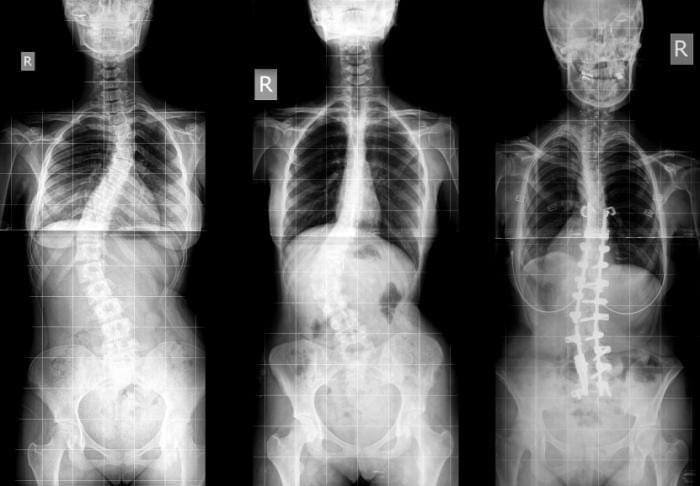
ການປ່ຽນແປງທັງ ໝົດ ນີ້ ນຳ ໄປສູ່ການເຈັບຫຼັງຕໍ່າ, ເຊິ່ງຫຼຸດລົງດ້ວຍຄວາມຮຸນແຮງ. ອາການອື່ນໆເຊັ່ນການເຄື່ອນໄຫວທີ່ຫຼຸດລົງ, ຄວາມອ່ອນເພຍຂອງກ້າມເນື້ອ, ຄວາມແຂງກະດ້າງ, ແລະໂຣກ scoliosis ສາມາດເກີດຂື້ນໄດ້. ຈຸລັງ ລຳ ຕົ້ນທີ່ມີ synovial ແລະ macrophages ມີສ່ວນຮ່ວມໃນຂະບວນການນີ້ໂດຍການປ່ອຍປັດໃຈການຈະເລີນເຕີບໂຕແລະໂມເລກຸນໂມເລກຸນພິເສດ, ເຊິ່ງເຮັດ ໜ້າ ທີ່ເປັນຜູ້ໄກ່ເກ່ຍ. ການປ່ອຍ cytokines ໄດ້ຖືກພົບວ່າມີຄວາມກ່ຽວຂ້ອງກັບທຸກໆຂັ້ນຕອນແລະອາດຈະມີຜົນສະທ້ອນທາງດ້ານການຮັກສາໃນການພັດທະນາການປິ່ນປົວໃນອະນາຄົດ.
Etiology ຂອງປັດໃຈສ່ຽງຂອງພະຍາດ Disc Degenerative Disc
ຜູ້ສູງອາຍຸແລະ Degeneration
ມັນເປັນເລື່ອງຍາກທີ່ຈະແຍກຄວາມແຕກຕ່າງຂອງຜູ້ສູງອາຍຸຈາກການປ່ຽນແປງທີ່ເສື່ອມໂຊມ. Pearce et al ໄດ້ແນະ ນຳ ວ່າຄວາມເຖົ້າແກ່ແລະການເສື່ອມສະພາບແມ່ນເປັນຕົວແທນໄລຍະທີ່ປະສົບຜົນ ສຳ ເລັດພາຍໃນຂະບວນການດຽວທີ່ເກີດຂື້ນໃນທຸກໆຄົນແຕ່ວ່າໃນອັດຕາທີ່ແຕກຕ່າງກັນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການເສື່ອມສະພາບຂອງແຜ່ນດິດແມ່ນເກີດຂື້ນເລື້ອຍໆໃນອັດຕາໄວກ່ວາໄວຊະລາ. ເພາະສະນັ້ນ, ມັນໄດ້ຖືກພົບກັບແມ້ແຕ່ຢູ່ໃນຄົນເຈັບຂອງອາຍຸການເຮັດວຽກ.
ປະກົດວ່າມີຄວາມ ສຳ ພັນລະຫວ່າງຜູ້ສູງອາຍຸແລະເສື່ອມໂຊມ, ແຕ່ຍັງບໍ່ທັນມີສາເຫດທີ່ແຕກຕ່າງກັນເທື່ອ. ການສຶກສາຫຼາຍຢ່າງໄດ້ ດຳ ເນີນການກ່ຽວກັບໂພຊະນາການ, ການຕາຍຂອງຈຸລັງ, ແລະການສະສົມຂອງຜະລິດຕະພັນມາຕຣິກເບື້ອງທີ່ຊຸດໂຊມແລະຄວາມລົ້ມເຫຼວຂອງແກນ. ເນື້ອໃນຂອງນ້ ຳ ຂອງແຜ່ນ intervertebral ຫຼຸດລົງຕາມອາຍຸທີ່ເພີ່ມຂື້ນ. Nucleus pulposus ສາມາດໄດ້ຮັບຮອຍແຕກທີ່ສາມາດຂະຫຍາຍອອກໄປໃນເສັ້ນປະສາດຂອງເສັ້ນເລືອດ. ການເລີ່ມຕົ້ນຂອງຂະບວນການນີ້ແມ່ນເອີ້ນວ່າ chondrosis inter vertebralis, ເຊິ່ງສາມາດ ໝາຍ ເຖິງການເລີ່ມຕົ້ນຂອງການ ທຳ ລາຍທີ່ເສື່ອມໂຊມຂອງແຜ່ນ intervertebral, end end, ແລະອົງການຈັດຕັ້ງຂອງກະດູກສັນຫຼັງ. ຂະບວນການນີ້ເຮັດໃຫ້ເກີດການປ່ຽນແປງທີ່ສັບສົນໃນສ່ວນປະກອບໂມເລກຸນຂອງແຜ່ນແລະມີສານຊີວະວິທະຍາແລະທາງດ້ານການຊ່ວຍເຊິ່ງມັກຈະເຮັດໃຫ້ມີຄວາມບົກຜ່ອງດ້ານຢ່າງຫຼວງຫຼາຍໃນບຸກຄົນທີ່ຖືກກະທົບ.
ຄວາມເຂັ້ມຂົ້ນຂອງຈຸລັງໃນການປະກາດຫຼຸດລົງຕາມອາຍຸທີ່ເພີ່ມຂື້ນ. ນີ້ສ່ວນໃຫຍ່ແມ່ນຍ້ອນວ່າຈຸລັງທີ່ຢູ່ໃນແຜ່ນດິດແມ່ນຂື້ນກັບຄວາມເຖົ້າແລະພວກມັນຈະສູນເສຍຄວາມສາມາດໃນການຂະຫຍາຍຕົວ. ສາເຫດອື່ນໆທີ່ກ່ຽວຂ້ອງກັບການເສື່ອມສະພາບຂອງອາຍຸສູງສຸດຂອງແຜ່ນດິດ intervertebral ປະກອບມີການສູນເສຍຂອງເຊນ, ການຫຼຸດລົງຂອງສານອາຫານ, ການປ່ຽນແປງການແປພາສາຂອງໂປຕີນໃນຕາຕະລາງ, ການສະສົມຜະລິດຕະພັນຂອງໂມເລກຸນຂອງໂມເລກຸນທີ່ເສື່ອມໂຊມ, ແລະຄວາມລົ້ມເຫຼວທີ່ອ່ອນເພຍຂອງຕາຕະລາງ. ການຫຼຸດລົງສານອາຫານໃຫ້ກັບແຜ່ນກາງ, ເຊິ່ງຊ່ວຍໃຫ້ການສະສົມຜະລິດຕະພັນສິ່ງເສດເຫຼືອຂອງຈຸລັງແລະໂມເລກຸນຂອງໂມເລກຸນທີ່ເສື່ອມໂຊມເບິ່ງຄືວ່າເປັນການປ່ຽນແປງທີ່ ສຳ ຄັນທີ່ສຸດຈາກການປ່ຽນແປງທັງ ໝົດ ນີ້. ສານນີ້ຂາດສານອາຫານແລະເຮັດໃຫ້ລະດັບ pH ຫຼຸດລົງ, ເຊິ່ງສາມາດປະນີປະນອມການ ທຳ ງານຂອງເຊນໃນຕໍ່ ໜ້າ ແລະອາດຈະເຮັດໃຫ້ຈຸລັງຕາຍ. ການເພີ່ມຂື້ນຂອງ catabolism ແລະການຫຼຸດລົງຂອງ anabolism ຂອງຈຸລັງ senescent ອາດຈະສົ່ງເສີມການເສື່ອມໂຊມ. (Buckwalter, Joseph A. ) ອີງຕາມການສຶກສາຄົ້ນຄວ້າ ໜຶ່ງ, ມີຈຸລັງທີ່ມີການເພີ່ມຂື້ນຂອງເມັດເລືອດຂາວຫຼາຍຂື້ນໃນແກນນິວເຄຼຍເມື່ອທຽບໃສ່ກັບແຜ່ນປະສາດແຜ່ນໃຫຍ່ແລະແຜ່ນ herniated ມີໂອກາດສູງໃນການເປັນຈຸລັງຂອງຈຸລັງ. (Roberts, S. et al.)
ໃນເວລາທີ່ຂະບວນການຂອງຜູ້ສູງອາຍຸຈະຜ່ານໄປໃນໄລຍະເວລາໃດ ໜຶ່ງ, ຄວາມເຂັ້ມຂົ້ນຂອງ chondroitin 4 sulfate ແລະ chondroitin 5, ເຊິ່ງມີທາດ hydrophilic ຫຼຸດລົງ, ໃນຂະນະທີ່ທາດ keratin sulfate ກັບ chondroitin sulfate ຈະເພີ່ມຂື້ນ. Keratan sulfate ແມ່ນ hydrophilic ບໍ່ຮຸນແຮງແລະມັນຍັງມີແນວໂນ້ມຫນ້ອຍທີ່ຈະປະກອບເປັນການລວມຕົວທີ່ຫມັ້ນຄົງກັບອາຊິດ hyaluronic. ໃນຖານະທີ່ aggrecan ມີຄວາມແຕກແຍກ, ແລະນ້ ຳ ໜັກ ໂມເລກຸນແລະຕົວເລກຂອງມັນຫຼຸດລົງ, ຄວາມຫນືດແລະຄວາມຮຸນແຮງຂອງນິວເຄຼຍ pulposus ຫຼຸດລົງ. ການປ່ຽນແປງທີ່ແຕກຕ່າງກັນຂອງແຜ່ນດິດ intervertebral ໄດ້ຖືກເລັ່ງໂດຍຄວາມກົດດັນ hydrostatic ທີ່ຫຼຸດລົງຂອງແກນນິວເຄຼຍແລະການສະ ໜອງ ທາດອາຫານຫຼຸດລົງໂດຍການແຜ່ກະຈາຍ. ໃນເວລາທີ່ເນື້ອໃນຂອງນ້ ຳ ຂອງຕາຕະລາງ extracellular ຫຼຸດລົງ, ຄວາມສູງຂອງແຜ່ນ intervertebral ກໍ່ຈະຫຼຸດລົງເຊັ່ນກັນ. ຄວາມຕ້ານທານຂອງແຜ່ນດິດໃຫ້ກັບການໂຫຼດເພົາກໍ່ຈະຫຼຸດລົງເຊັ່ນກັນ. ເນື່ອງຈາກວ່າການໂຫຼດທາງເພິ່ງຫຼັງຈາກນັ້ນຈະຖືກໂອນໂດຍກົງໄປທີ່ເສັ້ນໃຍ annulus, ກະດາດກະດ້າງ annulus ສາມາດຖືກຈີກໄດ້ງ່າຍ.
ກົນໄກທັງ ໝົດ ເຫລົ່ານີ້ ນຳ ໄປສູ່ການປ່ຽນແປງທາງດ້ານໂຄງສ້າງທີ່ເຫັນໄດ້ໃນໂຣກແຜ່ນດີ. ເນື່ອງຈາກເນື້ອໃນຂອງນ້ ຳ ທີ່ຫຼຸດລົງໃນເສັ້ນປະສາດ annulus ແລະການສູນເສຍທີ່ກ່ຽວຂ້ອງ, ການໂຫຼດທາງເພົາສາມາດຖືກແຈກຢາຍໃຫ້ກັບດ້ານຫຼັງຂອງ facets ແທນທີ່ຈະເປັນສ່ວນປະກອບທາງດ້ານ ໜ້າ ແລະທາງກາງ. ນີ້ສາມາດເຮັດໃຫ້ເກີດໂລກຂໍ້ອັກເສບ facet, hypertrophy ຂອງອົງການຈັດຕັ້ງກະດູກສັນຫຼັງທີ່ຢູ່ຕິດກັນ, ແລະ spurs bony ຫຼື overgrowths ໄວ, ເຊິ່ງເອີ້ນວ່າ osteophytes, ເປັນຜົນມາຈາກແຜ່ນທີ່ເສື່ອມໂຊມ. (Choi, Yong-Soo)
ພັນທຸ ກຳ ແລະການແຜ່ພັນ
ສ່ວນປະກອບທາງພັນທຸ ກຳ ໄດ້ຖືກພົບເຫັນວ່າເປັນປັດໃຈທີ່ ສຳ ຄັນທີ່ສຸດຂອງໂຣກແຜ່ນດີ. ການສຶກສາຄູ່ແຝດ, ແລະການສຶກສາທີ່ກ່ຽວຂ້ອງກັບ ໜູ, ໄດ້ສະແດງໃຫ້ເຫັນວ່າພັນທຸ ກຳ ມີບົດບາດໃນການເສື່ອມໂຊມຂອງແຜ່ນ. (Boyd, Lawrence M. , et al.) ພັນທຸ ກຳ ທີ່ລະຫັດ ສຳ ລັບ collagen I, IX, ແລະ XI, interleukin 1, aggrecan, ວິຕາມິນ D receptor, matrix metalloproteinase 3 (MMP 3), ແລະໂປຣຕີນອື່ນໆແມ່ນຢູ່ໃນບັນດາອະໄວຍະວະທີ່ເປັນ ແນະ ນຳ ໃຫ້ມີສ່ວນຮ່ວມໃນໂຣກແຜ່ນດີນຊຸດໂຊມ. Polymorphisms ໃນ 5 A ແລະ 6 A alleles ທີ່ເກີດຂື້ນໃນຂົງເຂດໂປໂມຊັ່ນຂອງພັນທຸ ກຳ ທີ່ຄວບຄຸມການຜະລິດ MMP 3 ພົບວ່າເປັນປັດໃຈຫຼັກທີ່ເຮັດໃຫ້ການເຊື່ອມໂຊມຂອງແຜ່ນ lumbar ເພີ່ມຂື້ນໃນປະຊາກອນຜູ້ສູງອາຍຸ. ການປະຕິ ສຳ ພັນລະຫວ່າງບັນດາພັນທຸ ກຳ ຕ່າງໆເຫຼົ່ານີ້ປະກອບສ່ວນຢ່າງຫຼວງຫຼາຍຕໍ່ພະຍາດການເຊື່ອມໂຊມຂອງແຜ່ນດີນ intervertebral ໂດຍລວມ.
ໂພຊະນາການແລະ Degeneration
ການເສື່ອມສະພາບຂອງແຜ່ນຍັງເຊື່ອວ່າເກີດຂື້ນຍ້ອນຄວາມລົ້ມເຫຼວຂອງການສະ ໜອງ ທາດອາຫານໃຫ້ຈຸລັງແຜ່ນ intervertebral. ນອກເຫນືອຈາກຂະບວນການຂອງຜູ້ສູງອາຍຸປົກກະຕິ, ການຂາດສານອາຫານຂອງຈຸລັງແຜ່ນແມ່ນໄດ້ຮັບຜົນກະທົບໃນທາງລົບຈາກການລະລາຍຂອງສານໄຕ, ການສູບຢາແລະສະຖານະພາບທາງໂພຊະນາການໂດຍລວມ. ການຂາດສານອາຫານສາມາດ ນຳ ໄປສູ່ການສ້າງອາຊິດ lactic ຮ່ວມກັບຄວາມກົດດັນຂອງອົກຊີເຈນຕ່ ຳ. pH ຕ່ ຳ ທີ່ໄດ້ຮັບສາມາດສົ່ງຜົນກະທົບຕໍ່ຄວາມສາມາດຂອງຈຸລັງແຜ່ນໃນການປະກອບແລະຮັກສາຕາຕະລາງພິເສດຂອງແຜ່ນແລະເຮັດໃຫ້ເກີດການເສື່ອມສະພາບຂອງແຜ່ນ intervertebral. ແຜ່ນດິດທີ່ເສື່ອມໂຊມຂາດຄວາມສາມາດໃນການຕອບສະ ໜອງ ຕາມປົກກະຕິກັບ ກຳ ລັງພາຍນອກແລະອາດຈະ ນຳ ໄປສູ່ຄວາມວຸ້ນວາຍເຖິງແມ່ນວ່າຈາກສາຍຫລັງ ໜ້ອຍ ລົງ. (Taher, Fadi, et al.)
ປັດໄຈການຈະເລີນເຕີບໂຕກະຕຸ້ນ chondrocytes ແລະ fibroblasts ໃຫ້ຜະລິດຕະພັນເພີ່ມເຕີມຂອງຕາຕະລາງພິເສດ. ມັນຍັງຍັບຍັ້ງການສັງເຄາະຂອງ metalloproteinases ມາຕຣິກເບື້ອງ. ຕົວຢ່າງຂອງປັດໃຈການຈະເລີນເຕີບໂຕເຫຼົ່ານີ້ລວມມີປັດໄຈການຈະເລີນເຕີບໂຕທີ່ປ່ຽນແປງ, ປັດໄຈການເຕີບໂຕທີ່ຄ້າຍຄືກັບອິນຊູລິນແລະປັດໄຈການເຕີບໃຫຍ່ຂອງ fibroblast ຂັ້ນພື້ນຖານ. ຕາຕະລາງທີ່ເສື່ອມໂຊມຖືກສ້ອມແປງໂດຍລະດັບເພີ່ມຂື້ນຂອງປັດໃຈການເຕີບໂຕແລະປັດໄຈການເຕີບໂຕຂອງ fibroblast ຂັ້ນພື້ນຖານ.
ສະພາບແວດລ້ອມແລະ Degeneration
ເຖິງແມ່ນວ່າແຜ່ນທັງ ໝົດ ຈະມີອາຍຸເທົ່າກັນ, ແຕ່ແຜ່ນດິດທີ່ພົບໃນສ່ວນລຸ່ມຂອງ lumbar ແມ່ນມີຄວາມສ່ຽງຕໍ່ການປ່ຽນແປງທີ່ເສື່ອມຊາມຫຼາຍກ່ວາແຜ່ນທີ່ພົບໃນສ່ວນເທິງ. ນີ້ຊີ້ໃຫ້ເຫັນວ່າບໍ່ພຽງແຕ່ຄວາມເຖົ້າແກ່ເທົ່ານັ້ນ, ແຕ່ຍັງມີການໂຫຼດກົນຈັກ, ແມ່ນປັດໃຈທີ່ເປັນສາເຫດ. ການເຊື່ອມໂຍງກັນລະຫວ່າງພະຍາດແຜ່ນດິດທີ່ເສື່ອມໂຊມແລະປັດໃຈດ້ານສິ່ງແວດລ້ອມໄດ້ຖືກ ກຳ ນົດຢ່າງຮອບດ້ານໂດຍ Williams ແລະ Sambrook ໃນປີ 2011. (Williams, FMK, ແລະ PN Sambrook) ການໂຫຼດທາງດ້ານຮ່າງກາຍຢ່າງ ໜັກ ທີ່ກ່ຽວຂ້ອງກັບອາຊີບຂອງທ່ານແມ່ນປັດໃຈສ່ຽງທີ່ມີສ່ວນປະກອບສ່ວນບາງຢ່າງຕໍ່ແຜ່ນ ພະຍາດເສື່ອມໂຊມ. ອີງຕາມການສຶກສາບາງຢ່າງ, ຍັງມີຄວາມເປັນໄປໄດ້ຂອງສານເຄມີທີ່ກໍ່ໃຫ້ເກີດການເສື່ອມສະພາບຂອງແຜ່ນເຊັ່ນ: ການສູບຢາ. (Batti , Michele C. ) ສານນິໂຄຕິນໄດ້ມີຜົນສະທ້ອນໃນການສຶກສາຄູ່ແຝດເພື່ອເຮັດໃຫ້ກະແສເລືອດໄຫຼໃນກະແສ intervertebral ທີ່ກະທົບກະເທືອນ, ນຳ ໄປສູ່ການເສື່ອມສະມັດຂອງແຜ່ນ. (BATTI , MICHELE C. , et al.) ຍິ່ງໄປກວ່ານັ້ນ, ສະມາຄົມໄດ້ຖືກພົບເຫັນຢູ່ໃນບັນດາໂຣກ atherosclerotic ໃນ aorta ແລະອາການປວດຫລັງຕ່ ຳ ຍ້ອນການເຊື່ອມຕໍ່ລະຫວ່າງ atherosclerosis ແລະໂຣກ discenerative. (Kauppila, LI) ຄວາມຮ້າຍແຮງຂອງການເສື່ອມໂຊມຂອງແຜ່ນໄດ້ມີຜົນສະທ້ອນໃນການເປັນໂຣກອ້ວນ, ໂລກອ້ວນ, ໂຣກ E -book ແລະການເພີ່ມຂື້ນຂອງດັດຊະນີມວນສານໃນຮ່າງກາຍໃນບາງການສຶກສາ. ( ການສຶກສາໂດຍອີງໃສ່ປະຊາກອນກ່ຽວກັບການຫຼຸດລົງຂອງນ້ ຳ ໃນເຍື່ອແລະສະມາຄົມຂອງມັນທີ່ມີນ້ ຳ ໜັກ ແລະໂລກອ້ວນ, ອາການປວດຫລັງຕໍ່າ, ແລະສະຖານະການເຮັດວຽກທີ່ຫລຸດລົງ. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. ອາແມນ 2011; 93 (7): 662 70 )
ຄວາມເຈັບປວດໃນ Disc Degeneration (ຄວາມເຈັບປວດ Discogenic)
ຄວາມເຈັບປວດ Discogenic, ເຊິ່ງແມ່ນປະເພດຂອງຄວາມເຈັບປວດທີ່ບໍ່ມີຄວາມຈິງ, ເກີດຂື້ນຈາກ nociceptors ໃນ annulus fibrosus ໃນເວລາທີ່ລະບົບປະສາດໄດ້ຮັບຜົນກະທົບຈາກພະຍາດແຜ່ນດິດ. Annulus fibrosus ມີເສັ້ນປະສາດປະຕິກິລິຍາພູມຕ້ານທານໃນຊັ້ນນອກຂອງແຜ່ນພ້ອມດ້ວຍສານເຄມີອື່ນໆເຊັ່ນ polypeptide ໃນລໍາໄສ້ vasoactive, peptide ທີ່ກ່ຽວຂ້ອງກັບເຊື້ອໂຣກ calcitonin, ແລະສານ P. (KONTTINEN, YRJ T. , et al.) ເມື່ອມີການປ່ຽນແປງທີ່ເສື່ອມໂຊມ ແຜ່ນ intervertebral ເກີດຂື້ນ, ໂຄງປະກອບປົກກະຕິແລະການໂຫຼດທາງກົນຈັກມີການປ່ຽນແປງອັນເຮັດໃຫ້ມີການເຄື່ອນໄຫວຜິດປົກກະຕິ. nociceptors ແຜ່ນເຫຼົ່ານີ້ສາມາດໄດ້ຮັບຄວາມຮູ້ສຶກຜິດປົກກະຕິຕໍ່ການກະຕຸ້ນກົນຈັກ. ຄວາມເຈັບປວດຍັງສາມາດຖືກກະຕຸ້ນຈາກສະພາບແວດລ້ອມ pH ທີ່ຕໍ່າທີ່ເກີດຈາກການມີກົດ lactic, ເຊິ່ງກໍ່ໃຫ້ເກີດການຜະລິດເພີ່ມຂື້ນຂອງຜູ້ໄກ່ເກ່ຍຄວາມເຈັບປວດ.
ຄວາມເຈັບປວດຈາກໂຣກແຜ່ນດີນຊຸດໂຊມອາດຈະເກີດຂື້ນຈາກຕົ້ນ ກຳ ເນີດຫຼາຍ. ມັນອາດຈະເກີດຂື້ນຍ້ອນຄວາມເສຍຫາຍຂອງໂຄງສ້າງ, ຄວາມກົດດັນແລະການລະຄາຍເຄືອງຕໍ່ເສັ້ນປະສາດໃນກະດູກສັນຫຼັງ. ແຜ່ນດິດຕົວມັນເອງມີພຽງແຕ່ເສັ້ນປະສາດ ຈຳ ນວນ ໜຶ່ງ ເທົ່ານັ້ນ, ແຕ່ວ່າການບາດເຈັບໃດໆສາມາດເຮັດໃຫ້ເສັ້ນປະສາດເຫຼົ່ານີ້ຮູ້ສຶກ, ຫຼືຜູ້ທີ່ຢູ່ໃນເສັ້ນໃຍຫຼັງທີ່ຍາວຕໍ່ໄປ, ເຮັດໃຫ້ເກີດຄວາມເຈັບປວດ. ການເຄື່ອນໄຫວຈຸນລະພາກໃນກະດູກສັນຫຼັງສາມາດເກີດຂື້ນໄດ້, ເຊິ່ງອາດຈະເຮັດໃຫ້ເກີດຄວາມເດືອດຮ້ອນຂອງກ້າມເນື້ອຍ້ອນກັບຍ້ອນວ່າແຜ່ນຖືກເສີຍຫາຍແລະສວມໃສ່ກັບການສູນເສຍຄວາມຕຶງຄຽດແລະຄວາມສູງ. ການເຄື່ອນໄຫວທີ່ເຈັບປວດເກີດຂື້ນເພາະວ່າເສັ້ນປະສາດສະ ໜອງ ບໍລິເວນນັ້ນຖືກບີບບັງຄັບຫລືລະຄາຍເຄືອງໂດຍຂໍ້ກະດູກແລະເສັ້ນເອັນໃນເສັ້ນໃຍທີ່ເຮັດໃຫ້ເກີດອາການເຈັບຂາແລະຫລັງ. ຄວາມເຈັບປວດນີ້ອາດຈະເຮັດໃຫ້ຮ້າຍແຮງຂຶ້ນໂດຍການປ່ອຍທາດໂປຼຕີນຈາກການອັກເສບທີ່ເຮັດ ໜ້າ ທີ່ກ່ຽວກັບເສັ້ນປະສາດຢູ່ໃນເສັ້ນປະສາດເສັ້ນເລືອດຫລືເສັ້ນປະສາດທີ່ຢູ່ໃນກະດູກສັນຫຼັງ.
ຕົວຢ່າງທາງດ້ານພະຍາດຂອງແຜ່ນດິດທີ່ເສື່ອມໂຊມ, ເມື່ອສັງເກດເຫັນພາຍໃຕ້ກ້ອງຈຸລະທັດ, ສະແດງໃຫ້ເຫັນວ່າມີເນື້ອເຍື່ອຂອງເນື້ອເຍື່ອຫຸ້ມສະຫມອງແລະເນື້ອໃນພາຍໃນຢ່າງກວ້າງຂວາງພົບໃນຮອຍແຕກຂອງຊັ້ນນອກຂອງແຜ່ນໃບຄ້າຍຄື annulus fibrosus ທີ່ຂະຫຍາຍອອກໄປໃນ nucleus pulposus. ເນື້ອເຍື່ອເນື້ອເຍື່ອຫຸ້ມຈຸລັງຖືກແຊກຊຶມໂດຍຈຸລັງອອກ ໝາກ ຫຼາຍແລະພວກມັນປະກອບສ່ວນເຂົ້າໃນຂະບວນການທາງດ້ານພະຍາດເຊິ່ງໃນທີ່ສຸດມັນຈະ ນຳ ໄປສູ່ຄວາມເຈັບປວດທີ່ບໍ່ສາມາດຄົ້ນພົບໄດ້. ເຫຼົ່ານີ້ລວມມີໂຣກ neovascularisation, ການເສື່ອມສະພາບຂອງແຜ່ນ intervertebral, ການອັກເສບຂອງເນື້ອເຍື່ອແຜ່ນ, ແລະການສ້າງຕັ້ງຂອງ fibrosis. ຈຸລັງ Mast ຍັງປ່ອຍສານເຊັ່ນ: ປັດໃຈໂຣກ necrosis ແລະ interleukins ເຊິ່ງອາດຈະເປັນສັນຍານ ສຳ ລັບການກະຕຸ້ນເສັ້ນທາງບາງຢ່າງທີ່ມີບົດບາດໃນການເຮັດໃຫ້ເຈັບຫລັງ. ສານອື່ນໆທີ່ສາມາດກະຕຸ້ນເສັ້ນທາງເຫຼົ່ານີ້ລວມມີ phospholipase A2, ເຊິ່ງຜະລິດຈາກກາບອາຊິດ arachidonic. ມັນໄດ້ຖືກພົບເຫັນຢູ່ໃນຄວາມເຂັ້ມຂຸ້ນທີ່ເພີ່ມຂື້ນໃນສ່ວນທີສາມຂອງການຍົກເລີກແຜ່ນດິດທີ່ເສື່ອມໂຊມແລະຄິດວ່າຈະກະຕຸ້ນໃຫ້ບໍລິສັດ nociceptors ຕັ້ງຢູ່ບ່ອນນັ້ນເພື່ອປ່ອຍສານອັກເສບເພື່ອສ້າງຄວາມເຈັບປວດ. ສານເຫຼົ່ານີ້ກໍ່ໃຫ້ເກີດການບາດເຈັບທາງເພົາ, ການອັກເສບໃນການຕໍ່ຕ້ານແລະການ ທຳ ລາຍ. (Brisby, Helena)
ຄວາມເຈັບປວດຫລັງແມ່ນຄິດວ່າເກີດຂື້ນຈາກແຜ່ນ intervertebral ຕົວເອງ. ເພາະສະນັ້ນເຫດຜົນທີ່ຄວາມເຈັບປວດຈະຫຼຸດລົງເທື່ອລະກ້າວເມື່ອແຜ່ນດິດຊຸດໂຊມຢຸດການເຈັບປວດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມເຈັບປວດເກີດຂື້ນຈາກແຜ່ນດິດຕົວຂອງມັນເອງພຽງແຕ່ໃນ 11% ຂອງຄົນເຈັບຕາມການສຶກສາທາງດ້ານ endoscopy. ສາເຫດທີ່ແທ້ຈິງຂອງອາການປວດຫລັງເບິ່ງຄືວ່າເນື່ອງມາຈາກການກະຕຸ້ນຂອງເສັ້ນຊາຍແດນເສັ້ນປະສາດຂອງເສັ້ນປະສາດແລະການເຈັບປວດທີ່ອ້າງອີງຕາມແຂນຫລືຂາເບິ່ງຄືວ່າເກີດຂື້ນຍ້ອນການກະຕຸ້ນຂອງເສັ້ນປະສາດ. ການຮັກສາໂຣກເສື່ອມສະພາບສ່ວນໃຫຍ່ຄວນສຸມໃສ່ການບັນເທົາອາການເຈັບເພື່ອຫຼຸດຜ່ອນຄວາມທຸກທໍລະມານຂອງຄົນເຈັບເພາະວ່າມັນແມ່ນອາການທີ່ພິການທີ່ສຸດທີ່ເຮັດໃຫ້ຄົນເຈັບເສີຍຊີວິດ. ສະນັ້ນ, ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ຈະຕ້ອງສ້າງກົນໄກຂອງຄວາມເຈັບປວດເພາະມັນເກີດຂື້ນບໍ່ພຽງແຕ່ຍ້ອນການປ່ຽນແປງໂຄງສ້າງຂອງແຜ່ນດິດພາຍນອກເທົ່ານັ້ນແຕ່ມັນກໍ່ຍ້ອນປັດໃຈອື່ນໆເຊັ່ນການປ່ອຍສານເຄມີແລະເຂົ້າໃຈກົນໄກເຫຼົ່ານີ້ສາມາດ ນຳ ໄປສູ່ການບັນເທົາອາການເຈັບປວດຢ່າງມີປະສິດຕິຜົນ. (Choi, Yong-Soo)
ການ ນຳ ສະ ເໜີ ທາງດ້ານການແພດກ່ຽວກັບພະຍາດ Disc Degenerative Disc
ຄົນເຈັບທີ່ເປັນໂຣກເສື່ອມໂຊມຈະປະເຊີນກັບອາການຫຼາຍຢ່າງຂຶ້ນຢູ່ກັບສະຖານທີ່ຂອງພະຍາດ. ຜູ້ທີ່ມີຄວາມເສື່ອມໂຊມຂອງແຜ່ນ lumbar ຈະມີອາການປວດຫລັງ, ອາການປວດຮາກ, ແລະອ່ອນເພຍ. ຜູ້ທີ່ເປັນໂຣກຄໍມົດລູກເສື່ອມມີອາການເຈັບຄໍແລະເຈັບບ່າໄຫຼ່.
ອາການປວດຫລັງຕໍ່າສາມາດເຮັດໃຫ້ມີຄວາມຮຸນແຮງຂື້ນໂດຍການເຄື່ອນໄຫວແລະທ່າ. ໂດຍປົກກະຕິແລ້ວ, ອາການຈະຮ້າຍແຮງຂື້ນໂດຍການຍືດເຍື້ອ, ໃນຂະນະທີ່ການຂະຫຍາຍມັກຈະບັນເທົາພວກມັນ. ການບາດເຈັບເລັກນ້ອຍ, ເຖິງແມ່ນວ່າຈາກການແກວ່ງສະໂມສອນກ golf ອຟ, ສາມາດເຮັດໃຫ້ເກີດອາການດັ່ງກ່າວ. ຄວາມເຈັບປວດມັກຈະຖືກສັງເກດເຫັນວ່າມີອາການເຈັບ ໜ້ອຍ ໃນເວລາຍ່າງຫຼືແລ່ນ, ເມື່ອປ່ຽນ ຕຳ ແໜ່ງ ເລື້ອຍໆແລະເວລານອນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ອາການເຈັບດັ່ງກ່າວແມ່ນມີລັກສະນະເປັນປະ ຈຳ ແລະໃນຫລາຍໆກໍລະນີ, ມັນແຕກຕ່າງກັນໄປເລື້ອຍໆຈາກຄົນຕໍ່ຄົນແລະຄົນສ່ວນໃຫຍ່ຈະປະສົບກັບຄວາມເຈັບປວດ ຊຳ ເຮື້ອໃນລະດັບຕໍ່າຂອງບໍລິເວນຫລັງລຸ່ມຢ່າງຕໍ່ເນື່ອງໃນຂະນະທີ່ບາງຄັ້ງມີອາການປວດຂາ, ສະໂພກ, ແລະຂາ. ຄວາມຮຸນແຮງຂອງອາການເຈັບຈະເພີ່ມຂື້ນເລື້ອຍໆແລະຈະແກ່ຍາວເປັນເວລາສອງສາມມື້ແລະຫຼັງຈາກນັ້ນກໍ່ຄ່ອຍໆຄ່ອຍໆຂື້ນ. Fare-up ນີ້ແມ່ນອາການສ້ວຍແຫຼມແລະຕ້ອງໄດ້ຮັບການຮັກສາດ້ວຍຢາແກ້ປວດທີ່ມີສັກກະຍະພາບ. ຄວາມເຈັບປວດທີ່ຮ້າຍແຮງກວ່າເກົ່າແມ່ນມີປະສົບການໃນ ຕຳ ແໜ່ງ ທີ່ນັ່ງແລະມີຄວາມຮ້າຍແຮງຂື້ນໃນຂະນະທີ່ໂຄ້ງ, ຍົກ, ແລະບິດການເຄື່ອນໄຫວເລື້ອຍໆ. ຄວາມຮຸນແຮງຂອງອາການເຈັບສາມາດແຕກຕ່າງກັນຢ່າງຫລວງຫລາຍກັບບາງຄົນທີ່ມີອາການເຈັບຊ້ ຳ ໃນບາງຄັ້ງຄາວຕໍ່ຄົນອື່ນທີ່ມີອາການເຈັບຮຸນແຮງແລະພິການກັບມາເລື້ອຍໆ. (Jason M. Highsmith, MD)
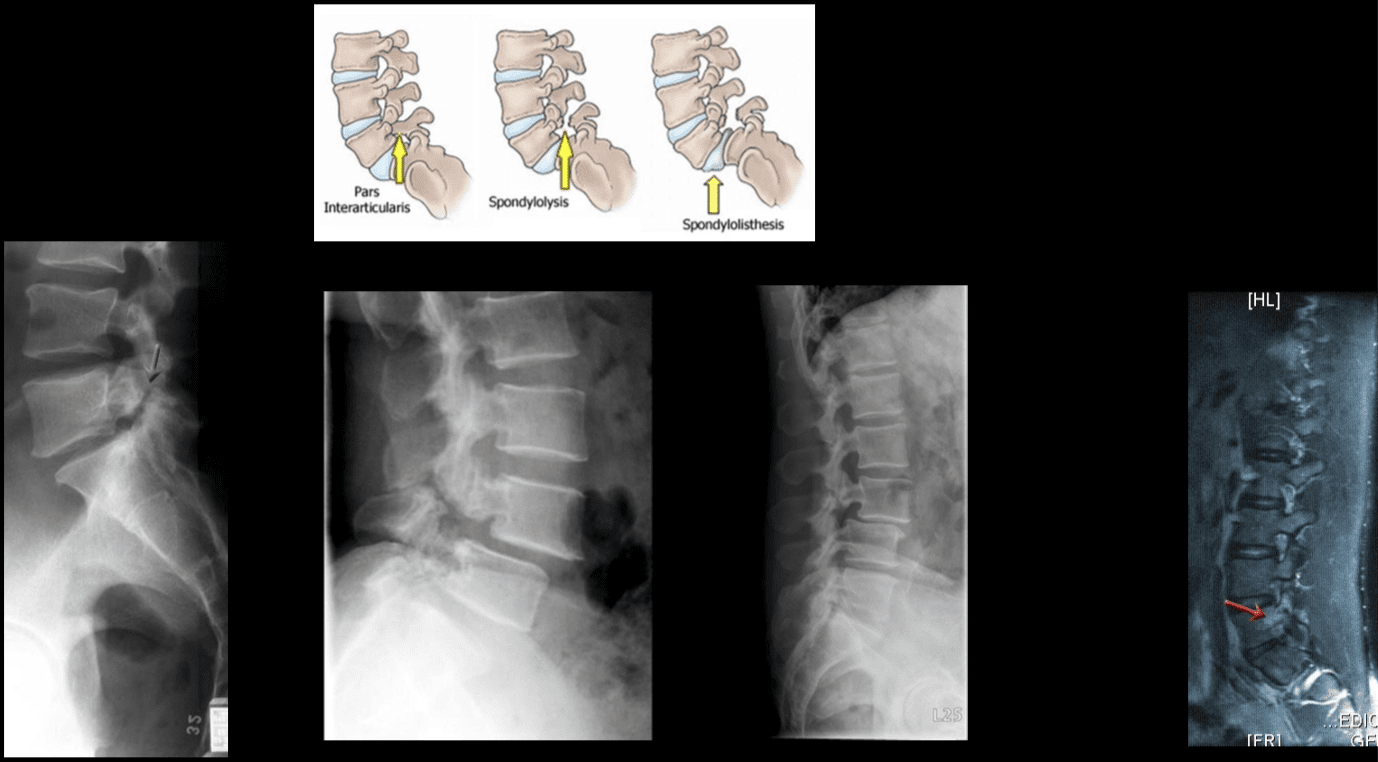
ຄວາມເຈັບປວດແລະຄວາມອ່ອນໂຍນຂອງທ້ອງຖິ່ນໃນກະດູກສັນຫຼັງຂອງແຂນມັກຈະເກີດຂື້ນຈາກ nociceptors ທີ່ພົບພາຍໃນແຜ່ນ intervertebral, ຂໍ້ກະດູກ facet, ຂໍ້ຕໍ່ຂອງ sacroiliac, dura mater ຂອງຮາກເສັ້ນປະສາດ, ແລະໂຄງສ້າງ myofascial ພົບຢູ່ພາຍໃນກະດູກສັນຫຼັງ. ດັ່ງທີ່ໄດ້ກ່າວໃນພາກກ່ອນ ໜ້າ ນີ້, ການປ່ຽນແປງທາງກາຍຍະສາດທີ່ເສື່ອມໂຊມອາດຈະເຮັດໃຫ້ຊ່ອງແຄບຂອງກະດູກສັນຫຼັງແຄບເອີ້ນວ່າ stenosis ກະດູກສັນຫຼັງ, ການ ເໜັງ ຕີງຂອງຂະບວນການກະດູກສັນຫຼັງທີ່ເອີ້ນວ່າ osteophytes, hypertrophy ຂອງຂະບວນການ articular ທີ່ຕໍ່າແລະດີກ່ວາ, spondylolisthesis, bulging ຂອງ ligamentum flavum ແລະ herniation disc . ການປ່ຽນແປງເຫຼົ່ານີ້ສົ່ງຜົນໃຫ້ມີການລວບລວມອາການຕ່າງໆທີ່ຮູ້ກັນວ່າໂຣກກະຕຸ້ນປະສາດ. ມັນອາດຈະມີອາການເຊັ່ນ: ເຈັບຫຼັງຕໍ່າແລະເຈັບຂາຮ່ວມກັບມີອາການບວມຫລືເຈັບຂາ, ກ້າມເນື້ອອ່ອນເພຍ, ແລະຫຼຸດລົງຕີນ. ການສູນເສຍການຄວບຄຸມ ລຳ ໄສ້ຫລືພົກຍ່ຽວອາດແນະ ນຳ ໃຫ້ມີການກະທົບກະດູກສັນຫຼັງແລະຕ້ອງໄດ້ຮັບການເອົາໃຈໃສ່ດ້ານການປິ່ນປົວຢ່າງໄວວາເພື່ອປ້ອງກັນຄວາມພິການຖາວອນ. ອາການເຫຼົ່ານີ້ສາມາດແຕກຕ່າງກັນໃນຄວາມຮຸນແຮງແລະອາດຈະສະແດງໃຫ້ເຫັນເຖິງການຂະຫຍາຍທີ່ແຕກຕ່າງກັນໃນແຕ່ລະບຸກຄົນ.
ຄວາມເຈັບປວດຍັງສາມາດແຜ່ລາມອອກໄປສູ່ພາກສ່ວນອື່ນໆຂອງຮ່າງກາຍເນື່ອງຈາກວ່າສາຍຄໍກະດູກສັນຫຼັງເຮັດໃຫ້ຫລາຍສາຂາໄປຢູ່ສອງສະຖານທີ່ທີ່ແຕກຕ່າງກັນຂອງຮ່າງກາຍ. ເພາະສະນັ້ນ, ເມື່ອແຜ່ນດິດຊຸດໂຊມລົງກົດໃສ່ຮາກເສັ້ນປະສາດຂອງກະດູກສັນຫຼັງ, ຄວາມເຈັບປວດຍັງສາມາດມີປະສົບການຢູ່ໃນຂາເຊິ່ງເສັ້ນປະສາດໃນທີ່ສຸດກໍ່ຈະເຂົ້າສູ່ພາຍໃນ. ປະກົດການນີ້, ເອີ້ນວ່າ radiculopathy, ສາມາດເກີດຂື້ນຈາກຫລາຍໆແຫຼ່ງທີ່ເກີດຂື້ນ, ເນື່ອງຈາກຂະບວນການເສື່ອມໂຊມ. ແຜ່ນ bulging, ຖ້າ protrudes ສູນກາງ, ສາມາດສົ່ງຜົນກະທົບຕໍ່ຮາກທີ່ສືບເຊື້ອສາຍຂອງ cauda equina, ຖ້າມັນ bulges posterolaterally, ມັນອາດຈະມີຜົນກະທົບຕໍ່ຮາກເສັ້ນປະສາດທີ່ອອກຈາກຮູ intervertebral ຕ່ໍາຕໍ່ໄປແລະເສັ້ນປະສາດກະດູກສັນຫຼັງພາຍໃນ ramus ventral ຂອງມັນສາມາດໄດ້ຮັບຜົນກະທົບໃນເວລາທີ່ແຜ່ນດິດອອກມາ. ຂ້າງຫຼັງ. ຄ້າຍຄືກັນ, osteophytes ທີ່ກະຕຸ້ນຕາມແຄມຂອງດ້ານເທິງແລະລຸ່ມຂອງດ້ານຫລັງຂອງຮ່າງກາຍຂອງກະດູກສັນຫຼັງສາມາດຍັບຍັ້ງເນື້ອເຍື່ອປະສາດດຽວກັນເຊິ່ງກໍ່ໃຫ້ເກີດອາການດຽວກັນ. hypertrophy ຂະບວນການໂລກກ່ຽວກັບຂໍ້ດີກວ່າຍັງອາດຈະກະທົບໃສ່ຮາກເສັ້ນປະສາດຂຶ້ນກັບການຄາດຄະເນຂອງພວກເຂົາ. ເສັ້ນປະສາດອາດປະກອບມີຮາກເສັ້ນປະສາດກ່ອນທີ່ຈະອອກຈາກຮູ intervertebral ຕ່ໍາຕໍ່ໄປແລະຮາກເສັ້ນປະສາດພາຍໃນຮູດ້ານເທິງຂອງເສັ້ນປະສາດແລະ dural sac. ອາການເຫຼົ່ານີ້, ເນື່ອງຈາກການກະທົບຂອງເສັ້ນປະສາດ, ໄດ້ຖືກພິສູດໂດຍການສຶກສາ cadaver. ການປະນີປະນອມທາງ Neural ໄດ້ຖືກຄິດວ່າຈະເກີດຂື້ນເມື່ອເສັ້ນໃຍເສັ້ນໃຍເສັ້ນໃຍ neuro ຖືກວິພາກວິຈານດ້ວຍການຫຼຸດລົງ 70%. ຍິ່ງໄປກວ່ານັ້ນ, ການປະນີປະນອມທາງ neural ສາມາດໄດ້ຮັບການຜະລິດໃນເວລາທີ່ແຜ່ນ posterior ຖືກອັດລົງໃນຄວາມສູງບໍ່ເກີນ 4 ມິນລິແມັດ, ຫຼືເມື່ອຄວາມສູງຂອງ foraminal ຫຼຸດລົງຕໍ່າກວ່າ 15 ມິນລິແມັດ, ອັນເຮັດໃຫ້ເສັ້ນເລືອດສະ ໝອງ ເສື່ອມແລະເສັ້ນປະສາດເສັ້ນເລືອດ. (Taher, Fadi, et al.)
ວິທີການວິນິດໄສ
ຜູ້ປ່ວຍໄດ້ຮັບການປະເມີນໃນເບື້ອງຕົ້ນດ້ວຍປະຫວັດຄວາມຖືກຕ້ອງແລະການກວດຮ່າງກາຍຢ່າງລະອຽດແລະການສືບສວນທີ່ ເໝາະ ສົມແລະການທົດສອບທີ່ກະຕຸ້ນ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ປະຫວັດສາດມັກຈະບໍ່ເປັນລະບຽບຍ້ອນຄວາມເຈັບປວດເຮື້ອຮັງເຊິ່ງບໍ່ສາມາດທ້ອງຖິ່ນໄດ້ຢ່າງຖືກຕ້ອງແລະຄວາມຫຍຸ້ງຍາກໃນການ ກຳ ນົດສະຖານທີ່ວິພາກວິຊາທີ່ແນ່ນອນໃນລະຫວ່າງການທົດສອບທີ່ກະຕຸ້ນເນື່ອງຈາກອິດທິພົນຂອງໂຄງສ້າງຂອງຮ່າງກາຍໃກ້ຄຽງ.
ຜ່ານປະຫວັດຂອງຄົນເຈັບ, ສາເຫດຂອງອາການປວດຫລັງຕ່ ຳ ສາມາດຖືກ ກຳ ນົດວ່າເກີດຂື້ນຈາກບັນດາ nociceptors ໃນແຜ່ນ intervertebral. ຄົນເຈັບອາດຈະບອກເຖິງປະຫວັດຂອງລັກສະນະຊໍາເຮື້ອຂອງອາການແລະຄວາມບວມຂອງໂລກທີ່ກ່ຽວຂ້ອງ, ກະຕືລືລົ້ນເຊັ່ນດຽວກັນກັບຄວາມແຂງກະດ້າງຢູ່ໃນກະດູກສັນຫຼັງເຊິ່ງປົກກະຕິແລ້ວມັນຈະຮ້າຍແຮງກັບກິດຈະ ກຳ. ຄວາມອ່ອນໂຍນອາດຈະໄດ້ຮັບການກະຕຸ້ນໂດຍການກະທົບກະດູກສັນຫຼັງ. ເນື່ອງຈາກລັກສະນະຂອງພະຍາດດັ່ງກ່າວເປັນໂຣກຊໍາເຮື້ອແລະເຈັບປວດ, ຄົນເຈັບສ່ວນຫຼາຍອາດຈະເປັນທຸກຍ້ອນອາລົມແລະຄວາມກັງວົນໃຈ. ໂລກຊືມເສົ້າຄິດວ່າເປັນການປະກອບສ່ວນໃນທາງລົບຕໍ່ພາລະຂອງພະຍາດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ມີຄວາມ ສຳ ພັນລະຫວ່າງພະຍາດຮ້າຍແຮງແລະອາລົມຫຼືຄວາມກັງວົນໃຈ. ມັນເປັນການດີທີ່ຈະລະມັດລະວັງກ່ຽວກັບສະພາບສຸຂະພາບຈິດເຫຼົ່ານີ້ເຊັ່ນກັນ. ເພື່ອຍົກເວັ້ນບັນດາພະຍາດວິທະຍາອື່ນໆທີ່ຮ້າຍແຮງ, ຕ້ອງມີ ຄຳ ຖາມກ່ຽວກັບຄວາມອ້ວນ, ການສູນເສຍນ້ ຳ ໜັກ, ໄຂ້, ແລະອາການ ໜາວ ເຢັນເຊິ່ງອາດຈະສະແດງໃຫ້ເຫັນບາງພະຍາດອື່ນໆ. (Jason M. Highsmith, MD)
ຄວາມຮູ້ທາງວິທະຍາສາດອີກອັນ ໜຶ່ງ ສຳ ລັບອາການປວດຫລັງຕ່ ຳ ຕ້ອງໄດ້ຮັບການຍົກເວັ້ນໃນເວລາກວດກາຄົນເຈັບກ່ຽວກັບໂຣກແຜ່ນດີນຊຸດໂຊມ. ພະຍາດທາງເດີນອາກາດໃນທ້ອງ, ເຊິ່ງສາມາດເຮັດໃຫ້ເກີດອາການເຈັບຫລັງເຊັ່ນ: ໂລກຂໍ້ອັກເສບກ່ຽວກັບໂລກຕາ, ໂລກຂໍ້ອັກເສບໃນ ໝາກ ໄຂ່ຫຼັງ, ແລະພະຍາດກ່ຽວກັບໂຣກ pancreatic.
ພະຍາດແຜ່ນ Degenerative disc ມີການວິນິດໄສແຕກຕ່າງກັນຫຼາຍຢ່າງທີ່ຄວນພິຈາລະນາເມື່ອຄົນເຈັບສະແດງອາການປວດຫລັງ. ສິ່ງເຫລົ່ານີ້ປະກອບມີ; idiopathic ອາການປວດຫລັງຕໍ່າ, ໂຣກຮ່ວມກັນ zygapophyseal, ການເສື່ອມເສີຍຂອງໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກກະດູກ. ( ພະຍາດໂລກກ່ຽວກັບໂຣກໂຣກໂຣກໂຣກໂຣກ Physiopedia )
ການສືບສວນ
ການສືບສວນແມ່ນຖືກ ນຳ ໃຊ້ເພື່ອຢັ້ງຢືນການບົ່ງມະຕິພະຍາດແຜ່ນດີນຊຸດໂຊມ. ສິ່ງເຫຼົ່ານີ້ສາມາດແບ່ງອອກເປັນການສຶກສາຫ້ອງທົດລອງ, ການສຶກສາແບບພາບ, ການທົດສອບການປະສາດທາງເສັ້ນປະສາດ, ແລະຂັ້ນຕອນການວິນິດໄສ.
Imaging Studies
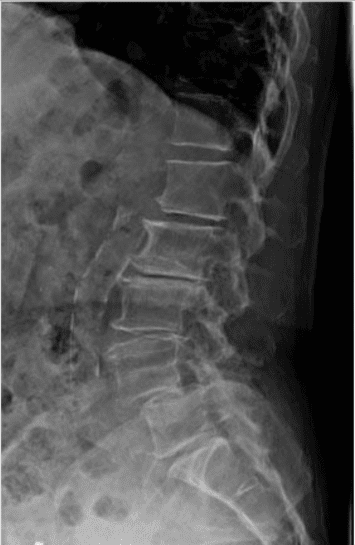
ການຖ່າຍພາບພະຍາດແຜ່ນດິດຊຸດໂຊມສ່ວນໃຫຍ່ແມ່ນໃຊ້ເພື່ອພັນລະນາເຖິງຄວາມ ສຳ ພັນທາງຮ່າງກາຍແລະລັກສະນະທາງໂມຄະວິທະຍາຂອງແຜ່ນທີ່ຖືກກະທົບເຊິ່ງມີຄຸນຄ່າທາງດ້ານການ ບຳ ບັດທີ່ດີໃນການຕັດສິນໃຈໃນອະນາຄົດ ສຳ ລັບທາງເລືອກໃນການປິ່ນປົວ. ວິທີການຖ່າຍຮູບໃດ ໜຶ່ງ, ເຊັ່ນວ່າ radiography ທຳ ມະດາ, CT, ຫຼື MRI, ສາມາດໃຫ້ຂໍ້ມູນທີ່ເປັນປະໂຫຍດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ສາເຫດພື້ນຖານສາມາດພົບໄດ້ໃນ 15% ຂອງຄົນເຈັບເທົ່ານັ້ນເນື່ອງຈາກບໍ່ມີການປ່ຽນແປງທາງດ້ານ radiological ທີ່ຈະແຈ້ງໃນພະຍາດດິດທີ່ເສື່ອມໂຊມໃນກໍລະນີທີ່ບໍ່ມີໂຣກ herniation ແລະການຂາດດຸນທາງ neurological. ຍິ່ງໄປກວ່ານັ້ນ, ມັນບໍ່ມີຄວາມກ່ຽວຂ້ອງກັນລະຫວ່າງການປ່ຽນແປງຂອງຮ່າງກາຍທີ່ເຫັນໄດ້ໃນການຖ່າຍຮູບແລະຄວາມຮຸນແຮງຂອງອາການ, ເຖິງແມ່ນວ່າມັນມີຄວາມກ່ຽວຂ້ອງກັນລະຫວ່າງ ຈຳ ນວນກະດູກຜ່ອຍແລະຄວາມຮຸນແຮງຂອງອາການປວດຫລັງ. ການປ່ຽນແປງດ້ານລັງສີໃນລະບົບ radiography ຍັງສາມາດເຫັນໄດ້ໃນຄົນທີ່ບໍ່ສະເຫມີກັນເຊິ່ງພາໃຫ້ເກີດຄວາມຫຍຸ້ງຍາກໃນການປະຕິບັດຕາມຄວາມສອດຄ່ອງຂອງຄລີນິກແລະເວລາເລີ່ມການປິ່ນປົວ. ( ພະຍາດໂລກກ່ຽວກັບໂຣກໂຣກໂຣກໂຣກໂຣກ Physiopedia )
Radiography ທົ່ງພຽງ
radiography ທຳ ມະດາຂອງປາກມົດລູກ ທຳ ມະດາທີ່ມີລາຄາຖືກແລະກວ້າງຂວາງສາມາດໃຫ້ຂໍ້ມູນທີ່ ສຳ ຄັນກ່ຽວກັບຄວາມຜິດປົກກະຕິ, ຄວາມສອດຄ່ອງ, ແລະການປ່ຽນແປງໄວໄວທີ່ຊຸດໂຊມ. ເພື່ອ ກຳ ນົດການມີສະຖຽນລະພາບຂອງກະດູກສັນຫຼັງແລະຄວາມສົມດຸນຂອງ sagittal, ການຫັນປ່ຽນແບບເຄື່ອນໄຫວ, ຫຼືການສຶກສາການຂະຫຍາຍຕ້ອງໄດ້ປະຕິບັດ.
Resonance ສະນະແມ່ເຫຼັກ Imaging (MRI)
MRI ແມ່ນວິທີການທີ່ໃຊ້ກັນຫຼາຍທີ່ສຸດໃນການວິນິດໄສການປ່ຽນແປງທີ່ເສື່ອມໂຊມໃນແຜ່ນ intervertebral ຢ່າງຖືກຕ້ອງ, ເຊື່ອຖືໄດ້ແລະສົມບູນທີ່ສຸດ. ມັນຖືກນໍາໃຊ້ໃນການປະເມີນຜົນໃນເບື້ອງຕົ້ນຂອງຄົນເຈັບທີ່ມີອາການເຈັບຄໍຫຼັງຈາກ radiography ທໍາມະດາ. ມັນສາມາດໃຫ້ຮູບພາບທີ່ບໍ່ມີການບຸກລຸກໃນຫຼາຍທົ່ງພຽງແລະໃຫ້ພາບທີ່ມີຄຸນນະພາບດີເລີດຂອງແຜ່ນ. MRI ສາມາດສະແດງການດູດຊືມແລະໂມເລກຸນວິທະຍາໂດຍອີງໃສ່ຄວາມຫນາແຫນ້ນຂອງໂປໂຕຄອນ, ສະພາບແວດລ້ອມທາງເຄມີແລະເນື້ອໃນຂອງນໍ້າ ຮູບພາບທາງຄລີນິກແລະປະຫວັດສາດຂອງຄົນເຈັບຕ້ອງໄດ້ຮັບການພິຈາລະນາເມື່ອຕີຄວາມ ໝາຍ ບົດລາຍງານ MRI ຍ້ອນວ່າມັນໄດ້ສະແດງໃຫ້ເຫັນວ່າ 25% ຂອງນັກວິທະຍາສາດ radi ປ່ຽນບົດລາຍງານເມື່ອມີຂໍ້ມູນທາງການແພດ. Fonar ໄດ້ຜະລິດເຄື່ອງສະແກນ MRI ເປີດ ທຳ ອິດດ້ວຍຄວາມສາມາດຂອງຄົນເຈັບໃນການສະແກນໃນ ຕຳ ແໜ່ງ ທີ່ແຕກຕ່າງກັນເຊັ່ນ: ຢືນ, ນັ່ງ, ແລະໂຄ້ງ. ເນື່ອງຈາກຄຸນລັກສະນະທີ່ເປັນເອກະລັກເຫຼົ່ານີ້, ເຄື່ອງສະແກນເນີ MRI ທີ່ເປີດນີ້ສາມາດໃຊ້ ສຳ ລັບການກວດຫາຄົນເຈັບໃນທ່າທີ່ຮັບນ້ ຳ ໜັກ ແລະຢືນທ່າທາງເພື່ອກວດຫາການປ່ຽນແປງທາງດ້ານພະຍາດທີ່ມັກຈະຖືກເບິ່ງຂ້າມໃນການສະແກນ MRI ທຳ ມະດາເຊັ່ນ: ໂລກພະຍາດແຜ່ນ lumbar ທີ່ມີພະຍາດຕິດເຊື້ອ. ເຄື່ອງນີ້ຍັງດີ ສຳ ລັບຄົນເຈັບ claustrophobic, ຍ້ອນວ່າພວກເຂົາໄດ້ເບິ່ງ ໜ້າ ຈໍໂທລະພາບຂະ ໜາດ ໃຫຍ່ໃນລະຫວ່າງຂັ້ນຕອນການສະແກນ. ( ພະຍາດໂຣກ Diskenerative:: ຄວາມເປັນມາ, ການວິພາກ, ໂລກພະຍາດ. )
Nucleus pulposus ແລະ annulus fibrosus ຂອງແຜ່ນປົກກະຕິສາມາດຖືກກໍານົດກ່ຽວກັບ MRI, ເຊິ່ງເຮັດໃຫ້ການກວດພົບຂອງ herniation ແຜ່ນທີ່ບັນຈຸແລະບໍ່ມີ. ໃນຖານະເປັນ MRI ຍັງສາມາດສະແດງນ້ ຳ ຕາເປັນປະ ຈຳ ແລະເສັ້ນໃຍຂ້າງຫລັງຍາວ, ມັນສາມາດ ນຳ ໃຊ້ເພື່ອແບ່ງປະເພດຫຍ້າ. ນີ້ສາມາດເປັນຮູບວົງມົນທີ່ງ່າຍດາຍຕໍ່ herniations ແຜ່ນ fragment ຟຣີ. ຂໍ້ມູນນີ້ສາມາດອະທິບາຍໄດ້ວ່າແຜ່ນ pathologic ເຊັ່ນ: ແຜ່ນ extruded, ແຜ່ນ protruded, ແລະແຜ່ນດິດທີ່ເຄື່ອນຍ້າຍ.
ມີຫລາຍລະບົບການຈັດອັນດັບໂດຍອີງໃສ່ຄວາມແຮງຂອງສັນຍານ MRI, ຄວາມສູງຂອງແຜ່ນ, ຄວາມແຕກຕ່າງລະຫວ່າງແກນແລະ annulus, ແລະໂຄງສ້າງຂອງແຜ່ນ. ວິທີການ, ໂດຍ Pfirrmann et al, ໄດ້ຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງແລະໄດ້ຮັບການຍອມຮັບຈາກຄລີນິກ. ອີງຕາມລະບົບທີ່ຖືກດັດແກ້, ມີ 8 ລະດັບ ສຳ ລັບໂຣກທີ່ເສື່ອມໂຊມແຜ່ນ lumbar. ຊັ້ນທີ 1 ເປັນຕົວແທນຂອງແຜ່ນ intervertebral ປົກກະຕິແລະຊັ້ນທີ 8 ກົງກັບຂັ້ນຕອນສຸດທ້າຍຂອງການເສື່ອມໂຊມ, ເຊິ່ງສະແດງເຖິງຄວາມຄືບ ໜ້າ ຂອງພະຍາດແຜ່ນ. ມີຮູບພາບທີ່ສອດຄ້ອງກັນເພື່ອຊ່ວຍໃນການບົ່ງມະຕິ. ໃນຂະນະທີ່ພວກມັນສະ ໜອງ ຄວາມແຕກຕ່າງຂອງເນື້ອເຍື່ອທີ່ດີແລະລາຍລະອຽດຂອງໂຄງສ້າງແຜ່ນ, ຮູບພາບທີ່ມີນ້ ຳ ໜັກ T2 sagittal ຖືກ ນຳ ໃຊ້ເພື່ອຈຸດປະສົງການຈັດປະເພດ. (Pfirrmann, Christian WA, ແລະອື່ນໆ.)
Modic ໄດ້ອະທິບາຍເຖິງການປ່ຽນແປງທີ່ເກີດຂື້ນໃນຮ່າງກາຍຂອງກະດູກສັນຫຼັງຕິດກັບແຜ່ນດິດທີ່ເສື່ອມໂຊມເປັນການປ່ຽນແປງປະເພດ 1 ແລະປະເພດ 2. ໃນການປ່ຽນແປງຂອງ Modic 1, ມີການຫຼຸດລົງຄວາມ ໜາ ແໜ້ນ ຂອງຮູບພາບທີ່ມີນ້ ຳ ໜັກ T1 ແລະຮູບພາບນ້ ຳ ໜັກ ໜັກ T2 ທີ່ເພີ່ມຂື້ນ. ສິ່ງນີ້ຄິດວ່າເກີດຂື້ນເພາະແຜ່ນສຸດທ້າຍໄດ້ຜ່ານການເປັນໂຣກ sclerosis ແລະໄຂກະດູກທີ່ຢູ່ໃກ້ຄຽງແມ່ນສະແດງການຕອບສະ ໜອງ ອັກເສບຍ້ອນວ່າຕົວຄູນແຜ່ກະຈາຍເພີ່ມຂື້ນ. ການເພີ່ມຂື້ນຂອງຕົວຄູນການແຜ່ກະຈາຍແລະການຕໍ່ຕ້ານທີ່ສຸດກັບການແຜ່ກະຈາຍແມ່ນເກີດຂື້ນໂດຍສານເຄມີທີ່ປ່ອຍອອກມາໂດຍຜ່ານກົນໄກທີ່ກ່ຽວຂ້ອງກັບພູມຕ້ານທານ. ການປ່ຽນແປງແບບໂມດູນປະເພດ 2 ປະກອບມີການ ທຳ ລາຍໄຂກະດູກຂອງບັນດາກະດູກສັນຫຼັງທີ່ຢູ່ໃກ້ຄຽງຍ້ອນການຕອບສະ ໜອງ ອັກເສບແລະການແຊກຊຶມເຂົ້າໄປໃນໄຂມັນໃນໄຂມັນ. ການປ່ຽນແປງເຫຼົ່ານີ້ອາດຈະເຮັດໃຫ້ຄວາມ ໜາ ແໜ້ນ ຂອງສັນຍານເພີ່ມຂື້ນໃນຮູບພາບທີ່ມີນ້ ຳ ໜັກ T1. (Modic, MT et al.)
ຄອມພິວເຕີ້ Tomography (CT)
ໃນເວລາທີ່ MRI ບໍ່ສາມາດໃຊ້ໄດ້, Compose tomography ຖືກພິຈາລະນາເປັນການທົດສອບການວິນິດໄສເຊິ່ງສາມາດກວດພົບວ່າມັນເປັນໂຣກເພາະວ່າມັນມີຄວາມກົງກັນຂ້າມທີ່ດີຂື້ນກ່ວາຂອບໃບປະສາດຂອງກະດູກສັນຫຼັງໃກ້ຄຽງ, ໄຂມັນ perineal, ແລະວັດສະດຸແຜ່ນ herniated. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃນເວລາທີ່ວິນິດໄສການແຜ່ກະຈາຍຂອງສັດ, MRI ຍັງຄົງເປັນແບບຢ່າງຂອງການເລືອກ.
ການສະແກນ CT ມີຂໍ້ດີຫຼາຍຢ່າງກ່ຽວກັບ MRI ເຊັ່ນວ່າມັນມີສະພາບແວດລ້ອມທີ່ບໍ່ຄ່ອຍມີປະໂຫຍດ, ມີຕົ້ນທຶນຕ່ ຳ, ແລະການຊອກຄົ້ນຫາການປ່ຽນແປງຂອງ ໝອນ ທີ່ບໍ່ຄ່ອຍດີແລະອາດຈະພາດໃນຮູບແບບອື່ນໆ. CT ສາມາດກວດພົບການປ່ຽນແປງທີ່ເສື່ອມໂຊມໃນຊ່ວງຕົ້ນໆຂອງກະດູກ facet ແລະ spondylosis ດ້ວຍຄວາມຖືກຕ້ອງຫຼາຍ. ຄວາມຊື່ສັດ Bony ຫຼັງຈາກການປະສົມຍັງຖືກປະເມີນດີທີ່ສຸດໂດຍ CT.
ໂຣກ herniation ແລະການຕິດໂຣກເສັ້ນປະສາດທີ່ກ່ຽວຂ້ອງສາມາດຖືກວິນິດໄສໂດຍໃຊ້ມາດຖານທີ່ພັດທະນາໂດຍ Gundry ແລະ Heithoff. ມັນເປັນສິ່ງ ສຳ ຄັນ ສຳ ລັບແຜ່ນດິດທີ່ຈະນອນໂດຍກົງໃນໄລຍະເສັ້ນປະສາດທີ່ຜ່ານແຜ່ນດິດແລະເປັນຈຸດປະສານງານແລະບໍ່ສະ ເໝີ ພາບກັບ ຕຳ ແໜ່ງ ທາງແຍກ. ຄວນຈະມີການບີບອັດຮາກຫຼືການຍ້າຍຖິ່ນຖານຂອງເສັ້ນປະສາດ. ສຸດທ້າຍ, ເສັ້ນປະສາດທີ່ບິດເບືອນກັບການພິການ (ສະຖານທີ່ຂອງ herniation) ມັກຈະຂະຫຍາຍໃຫຍ່ຂື້ນແລະມີເນື້ອງອກທີ່ມີອາການເປັນບົກຜ່ອງ, ການໂດດເດັ່ນຂອງເສັ້ນເລືອດແຜ່ລະບາດຢູ່ໃກ້ຄຽງ, ແລະການອັກເສບ exudates ເຮັດໃຫ້ຂອບໃບລຽບ.
ແອວ Discography
ຂັ້ນຕອນນີ້ມີການຖົກຖຽງກັນແລະບໍ່ວ່າການຮູ້ສະຖານທີ່ຂອງອາການເຈັບຈະມີຄຸນຄ່າຫຍັງກ່ຽວກັບການຜ່າຕັດຫຼືບໍ່ກໍ່ຍັງບໍ່ທັນໄດ້ຮັບການພິສູດ. ທ່າທາງທີ່ບໍ່ຖືກຕ້ອງສາມາດເກີດຂື້ນໄດ້ຍ້ອນການ hyperalgesia ສູນກາງໃນຄົນເຈັບທີ່ມີອາການເຈັບຊໍາເຮື້ອ (ການຄົ້ນຫາທາງ neurophysiologic) ແລະຍ້ອນປັດໃຈທາງຈິດຕະສາດ. ມັນເປັນ ຄຳ ຖາມທີ່ຈະສ້າງຕັ້ງຂື້ນຢ່າງແນ່ນອນເມື່ອຄວາມເຈັບປວດທີ່ຂາດຕົກບົກຜ່ອງກາຍເປັນສິ່ງ ສຳ ຄັນທາງຄລີນິກ. ຜູ້ທີ່ສະ ໜັບ ສະ ໜູນ ການສືບສວນນີ້ສະ ໜັບ ສະ ໜູນ ມາດຖານທີ່ເຂັ້ມງວດໃນການເລືອກຄົນເຈັບແລະເມື່ອຕີລາຄາຜົນໄດ້ຮັບແລະເຊື່ອວ່ານີ້ແມ່ນການທົດສອບດຽວທີ່ສາມາດບົ່ງມະຕິອາການເຈັບທ້ອງບິດໄດ້. ການພິມເຜີຍແຜ່ Lumbar ສາມາດຖືກ ນຳ ໃຊ້ໃນຫຼາຍໆສະຖານະການ, ເຖິງແມ່ນວ່າມັນບໍ່ໄດ້ຖືກສ້າງຕັ້ງຂື້ນທາງວິທະຍາສາດ. ສິ່ງເຫລົ່ານີ້ປະກອບມີ; ການບົ່ງມະຕິກ່ຽວກັບພະຍາດອະໄວຍະວະຂ້າງຕົວ, ການວິນິດໄສແຜ່ນທີ່ມີອາການໃນບັນດາຄວາມຜິດປົກກະຕິທີ່ຫຼາກຫຼາຍ, ປະເມີນຄວາມຜິດປົກກະຕິທີ່ຄ້າຍຄືກັນທີ່ເຫັນໃນ CT ຫຼື MRI, ການປະເມີນກະດູກສັນຫຼັງຫຼັງຈາກການຜ່າຕັດ, ການເລືອກລະດັບຂອງການປະສົມ, ແລະລັກສະນະທີ່ແນະ ນຳ ຂອງການມີຢູ່ຂອງອາການເຈັບ discogenic.
ການຄົ້ນພົບແມ່ນມີຄວາມກັງວົນຫຼາຍກ່ຽວກັບການເຮັດໃຫ້ເກີດພະຍາດທາງດ້ານຈິດຕະສາດແທນທີ່ຈະກ່ວາການ ກຳ ນົດວິພາກຂອງແຜ່ນ. ເພາະສະນັ້ນ, ການປະເມີນຄວາມເຈັບປວດທີ່ເກີດຂື້ນແມ່ນຈຸດປະສົງຂອງການຄົ້ນພົບ. MRI ອາດຈະເປີດເຜີຍແຜ່ນດິດທີ່ຊອກຫາຜິດປົກກະຕິໂດຍບໍ່ມີຄວາມເຈັບປວດ, ໃນຂະນະທີ່ຄວາມເຈັບປວດຢ່າງຮຸນແຮງອາດຈະເຫັນຢູ່ໃນຕາຕະລາງທີ່ພົບວ່າ MRI ມີ ໜ້ອຍ. ໃນລະຫວ່າງການສີດນໍ້າເກືອຫຼືວັດສະດຸກົງກັນຂ້າມ, ຈຸດຈົບຂອງ spongy ສາມາດເກີດຂື້ນກັບແຜ່ນດິດຜິດປົກກະຕິຍອມຮັບປະລິມານທີ່ກົງກັນຂ້າມຫຼາຍ. ອຸປະກອນການກົງກັນຂ້າມສາມາດຂະຫຍາຍເຂົ້າໄປໃນແກນນິວເຄຼຍໂດຍຜ່ານການນ້ ຳ ຕາແລະຮອຍແຕກໃນແຜ່ນປະສາດຂອງແຜ່ນໃບຄ້າຍຄືໃນແຜ່ນຜິດປົກກະຕິ. ຄວາມກົດດັນຂອງວັດສະດຸທີ່ກົງກັນຂ້າມນີ້ສາມາດເຮັດໃຫ້ເກີດຄວາມເຈັບປວດເນື່ອງຈາກການຕິດຕັ້ງພາຍໃນໂດຍເສັ້ນປະສາດເສັ້ນປະສາດຊ້ ຳ, ເສັ້ນປະສາດກະດູກສັນຫຼັງແບບປະສົມ, rami ປະຖົມເບື້ອງຕົ້ນ, ແລະ rami ສີຂີ້ເຖົ່າທີ່ສະ ໜອງ ໃຫ້ແກ່ເສັ້ນເລືອດປະສາດນອກ. ອາການເຈັບປວດໂດຍລັງສີສາມາດກະຕຸ້ນເມື່ອວັດສະດຸທີ່ກົງກັນຂ້າມໄປຮອດບ່ອນຂອງການຍັບຍັ້ງຮາກຂອງເສັ້ນປະສາດໂດຍແຜ່ນຜິດປົກກະຕິ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການທົດສອບຄວາມຜິດປົກກະຕິນີ້ມີອາການແຊກຊ້ອນຫຼາຍຢ່າງເຊັ່ນ: ການບາດເຈັບຂອງເສັ້ນປະສາດ, ໂຣກທາງເຄມີຫຼືເຊື້ອແບັກທີເລຍ, ອາການແພ້ທີ່ແຕກຕ່າງ, ແລະຄວາມເຈັບປວດທີ່ຮ້າຍແຮງກວ່າເກົ່າ. (Bartynski, Walter S. , ແລະ A. Orlando Ortiz)
ການປະສົມປະສານຮູບແບບ
ເພື່ອປະເມີນການບີບອັດຮາກຂອງເສັ້ນປະສາດແລະໂຣກຄໍມົດລູກຢ່າງພຽງພໍ, ການປະສົມປະສານຂອງວິທີການຖ່າຍຮູບອາດ ຈຳ ເປັນ.
Discography CT
ຫຼັງຈາກປະຕິບັດການພິມເຜີຍແຜ່ໃນເບື້ອງຕົ້ນ, ການສະແກນ CT ແມ່ນ ດຳ ເນີນພາຍໃນ 4 ຊົ່ວໂມງ. ມັນສາມາດຖືກນໍາໃຊ້ໃນການກໍານົດສະຖານະພາບຂອງແຜ່ນເຊັ່ນ herniated, protruded, extruded, ບັນຈຸຫຼື sequestered. ມັນຍັງສາມາດຖືກນໍາໃຊ້ໃນກະດູກສັນຫຼັງເພື່ອແຍກຄວາມແຕກຕ່າງຂອງຜົນກະທົບມະຫາຊົນຂອງເນື້ອເຍື່ອຫຼືອຸປະກອນແຜ່ນຫຼັງຈາກການຜ່າຕັດກະດູກສັນຫຼັງ.
CT Myelography
ການທົດສອບນີ້ຖືວ່າເປັນວິທີທີ່ດີທີ່ສຸດ ສຳ ລັບການປະເມີນການບີບອັດຮາກຂອງເສັ້ນປະສາດ. ໃນເວລາທີ່ການສະແດງ CT ໄດ້ປະຕິບັດໃນການປະສົມປະສານຫຼືຫຼັງຈາກ myelography, ລາຍລະອຽດກ່ຽວກັບເຮືອບິນທີ່ແຕກຕ່າງກັນກ່ຽວກັບຮ່າງກາຍເຮືອບິນສາມາດໄດ້ຮັບດ້ວຍຄວາມສະດວກສະບາຍ.
ຂັ້ນຕອນການວິນິດໄສ
ເສັ້ນເລືອດຕັນໃນເສັ້ນປະສາດ Transforaminal Selective Nerve (SNRBs)
ໃນເວລາທີ່ໂຣກໂຣກໂຣກ degenerative multilevel ຖືກສົງໃສໃນການສະແກນ MRI, ການທົດສອບນີ້ສາມາດຖືກນໍາໃຊ້ເພື່ອກໍານົດຮາກເສັ້ນປະສາດສະເພາະທີ່ໄດ້ຮັບຜົນກະທົບ. SNRB ແມ່ນທັງການກວດວິນິດໄສແລະການຮັກສາທີ່ສາມາດໃຊ້ ສຳ ລັບໂຣກກະດູກສັນຫຼັງຂອງກະດູກສັນຫຼັງ. ການທົດສອບດັ່ງກ່າວສ້າງເຂດພື້ນທີ່ໃນລະດັບຄວາມຜິດປົກກະຕິຂອງ hypoesthesia ໂດຍການສັກຢາສະລົບແລະວັດສະດຸທີ່ກົງກັນຂ້າມພາຍໃຕ້ການຊີ້ ນຳ fluoroscopic ໃນລະດັບຮາກຂອງເສັ້ນປະສາດທີ່ສົນໃຈ. ມີການພົວພັນກັນລະຫວ່າງອາການທາງຄລີນິກທີ່ເປັນໂຣກຊຸດໂຊມ multilevel ແລະການຄົ້ນພົບກ່ຽວກັບ MRI ແລະການຄົ້ນພົບຂອງ SNRB ອີງຕາມ Anderberg et al. ມີຄວາມກ່ຽວຂ້ອງ 28% ກັບຜົນໄດ້ຮັບຂອງ SNRB ແລະມີອາການປວດຮາກໂດຍຜິວ ໜັງ ແລະພື້ນທີ່ຂອງການຂາດດຸນທາງປະສາດ. ບັນດາກໍລະນີທີ່ເສື່ອມໂຊມທີ່ຮ້າຍແຮງທີ່ສຸດກ່ຽວກັບ MRI ພົບວ່າມີຄວາມກ່ຽວຂ້ອງກັບ 60%. ເຖິງແມ່ນວ່າບໍ່ໄດ້ໃຊ້ເປັນປະ ຈຳ, SNRB ແມ່ນການທົດສອບທີ່ເປັນປະໂຫຍດໃນການປະເມີນຄົນເຈັບກ່ອນການຜ່າຕັດໃນໂລກໂຣກ multilevel ທີ່ເສື່ອມໂຊມໂດຍສະເພາະຢູ່ເທິງກະດູກສັນຫຼັງຮ່ວມກັບຄຸນລັກສະນະທາງຄລີນິກແລະການຄົ້ນພົບກ່ຽວກັບ MRI. (Narouze, Samer, ແລະ Amaresh Vydyanathan)
ການສຶກສາ Electro Myographic
ການທົດລອງປະຕິບັດການເຮັດວຽກຂອງເສັ້ນປະສາດທາງໄກແລະຄວາມຮູ້ສຶກ, ເຊິ່ງເອີ້ນວ່າການສຶກສາກ່ຽວກັບ electromyographic, ເຊິ່ງເປັນເລື່ອງປົກກະຕິທີ່ມີການກວດເຂັມຜິດປົກກະຕິອາດຈະສະແດງອາການບີບອັດເສັ້ນປະສາດທີ່ມີຂື້ນໃນປະຫວັດສາດ. ຮາກເສັ້ນປະສາດທີ່ລະຄາຍເຄືອງສາມາດໄດ້ຮັບການທ້ອງຖິ່ນໂດຍການໃຊ້ການສັກເພື່ອສັກຢາເສັ້ນປະສາດທີ່ໄດ້ຮັບຜົນກະທົບຫຼືເຄື່ອງຮັບຄວາມເຈັບປວດໃນພື້ນທີ່ດິດ, ຮ່ວມກັນ sacroiliac, ຫຼືຂໍ້ກະດູກ facet ໂດຍການຄົ້ນພົບ. ( Journal Of Electromyography & Kinesiology Calendar )
ການສຶກສາຫ້ອງທົດລອງ
ການທົດລອງໃນຫ້ອງທົດລອງແມ່ນເຮັດເພື່ອຍົກເວັ້ນການວິນິດໄສອື່ນໆ.
ໃນຖານະເປັນ sponeyloarthropathies seronegative, ເຊັ່ນ: spondylitis ankylosing, ແມ່ນສາເຫດທົ່ວໄປຂອງອາການປວດຫລັງ, HLA B27 immuno-histocompatibility ຕ້ອງໄດ້ຮັບການທົດສອບ. ການຄາດຄະເນ 350,000 ຄົນໃນສະຫະລັດແລະ 600,000 ໃນເອີຣົບໄດ້ຮັບຜົນກະທົບຈາກພະຍາດອັກເສບນີ້ຂອງພະຍາດອັກເສບສັດທີ່ບໍ່ຮູ້ຕົວ. ແຕ່ HLA B27 ແມ່ນຫາຍາກທີ່ສຸດໃນອາເມລິກາອາຟຣິກາ. ໂຣກ spondyloarthropathies ອື່ນໆທີ່ສາມາດທົດສອບໄດ້ໂດຍໃຊ້ເຊື້ອສາຍນີ້ປະກອບມີໂລກຂໍ້ອັກເສບ psoriatic, ໂລກ ລຳ ໄສ້ອັກເສບ, ແລະໂລກຂໍ້ອັກເສບຫຼືໂຣກ Reiter. Serum immunoglobulin A (IgA) ສາມາດເພີ່ມຂື້ນໃນຄົນເຈັບບາງຄົນ.
ການກວດເຊັ່ນອັດຕາການຕົກຕະກອນ erythrocyte (ESR) ແລະການທົດສອບລະດັບໂປຣຕີນ C-reactive protein (CRP) ສຳ ລັບທາດປະຕິກິລິຍາໃນໄລຍະສ້ວຍແຫຼມທີ່ເຫັນໃນສາເຫດການອັກເສບຂອງອາການປວດຫລັງເຊັ່ນໂຣກກະດູກຜ່ອຍແລະໂຣກຮ້າຍ. ການນັບເລືອດເຕັມແມ່ນມີຄວາມ ຈຳ ເປັນ, ລວມທັງການນັບ ຈຳ ນວນເພື່ອໃຫ້ແນ່ໃຈວ່າພະຍາດກ່ຽວກັບພະຍາດ. ພະຍາດ Autoimmune ຖືກສົງໃສວ່າເມື່ອການກວດຂອງ Rheumatoid factor (RF) ແລະການຕໍ່ຕ້ານນິວເຄຼຍ (ANA) ກາຍເປັນບວກ. Serum acid uric ແລະການວິເຄາະນ້ ຳ synovial ສຳ ລັບຜລຶກອາດຈະເປັນສິ່ງ ຈຳ ເປັນໃນກໍລະນີທີ່ຫາຍາກທີ່ຈະຍົກເວັ້ນ gout ແລະ pyrophosphate dihydrate ຝາກ.
ການປິ່ນປົວ
ບໍ່ມີວິທີການປິ່ນປົວທີ່ແນ່ນອນທີ່ໄດ້ຕົກລົງເຫັນດີໂດຍແພດ ໝໍ ທຸກຄົນກ່ຽວກັບການປິ່ນປົວໂຣກຜີວເສື່ອມເສີຍເນື່ອງຈາກສາເຫດຂອງອາການເຈັບສາມາດແຕກຕ່າງກັນໃນແຕ່ລະບຸກຄົນແລະດັ່ງນັ້ນຄວາມຮ້າຍແຮງຂອງອາການເຈັບແລະການປ່ຽນແປງທີ່ກວ້າງຂວາງໃນການ ນຳ ສະ ເໜີ ທາງຄລີນິກ. ທາງເລືອກໃນການປິ່ນປົວສາມາດປຶກສາຫາລືຢ່າງກວ້າງຂວາງພາຍໃຕ້; ການຮັກສາແບບອະນຸລັກ, ການປິ່ນປົວທາງການແພດ, ແລະການຮັກສາການຜ່າຕັດ.
ການຮັກສາແບບອະນຸລັກ
ວິທີການຮັກສານີ້ປະກອບມີການອອກ ກຳ ລັງກາຍດ້ວຍການແຊກແຊງພຶດຕິ ກຳ, ແບບແຜນຮ່າງກາຍ, ການສັກຢາ, ການສຶກສາກັບຄືນແລະວິທີການຂອງໂຮງຮຽນກັບຄືນ.
ການຮັກສາດ້ວຍການອອກ ກຳ ລັງກາຍດ້ວຍການແຊກແຊງພຶດຕິ ກຳ
ອີງຕາມການບົ່ງມະຕິຂອງຄົນເຈັບ, ການອອກ ກຳ ລັງກາຍປະເພດຕ່າງໆສາມາດ ກຳ ນົດໄດ້. ມັນໄດ້ຖືກພິຈາລະນາເປັນ ໜຶ່ງ ໃນວິທີການຕົ້ນຕໍຂອງການຄຸ້ມຄອງແບບອະນຸລັກເພື່ອຮັກສາອາການປວດຫລັງຕໍ່າ. ການອອກ ກຳ ລັງກາຍສາມາດດັດແປງໄດ້ເພື່ອປະກອບມີການອອກ ກຳ ລັງກາຍຍືດ, ອອກ ກຳ ລັງກາຍແບບແອໂຣບິກ, ແລະການອອກ ກຳ ລັງກາຍເພື່ອເສີມສ້າງກ້າມເນື້ອ. ໜຶ່ງ ໃນບັນດາສິ່ງທ້າທາຍທີ່ ສຳ ຄັນຂອງການປິ່ນປົວນີ້ລວມມີຄວາມບໍ່ສາມາດປະເມີນປະສິດຕິຜົນຂອງຄົນເຈັບເນື່ອງຈາກການປ່ຽນແປງທີ່ກວ້າງຂວາງຂອງລະບຽບການອອກ ກຳ ລັງກາຍ, ຄວາມຖີ່ແລະຄວາມຮຸນແຮງ. ອີງຕາມການສຶກສາ, ປະສິດທິຜົນທີ່ສຸດ ສຳ ລັບອາການປວດຫລັງຕໍ່າທີ່ມີອາການແຕກຕ່າງກັນກັບອາການທີ່ແຕກຕ່າງກັນແມ່ນໄດ້ຮັບໂດຍການປະຕິບັດໂຄງການອອກ ກຳ ລັງກາຍທີ່ຢູ່ໃນລະດັບສະເພາະຂອງຄົນເຈັບ. ການປັບປຸງທີ່ ສຳ ຄັນໄດ້ຖືກສັງເກດເຫັນໃນບັນດາຄົນເຈັບທີ່ປະສົບກັບອາການຊ້ ຳ ເຮື້ອດ້ວຍການ ບຳ ບັດນີ້ກ່ຽວກັບການປັບປຸງທີ່ເປັນປະໂຫຍດແລະການຫຼຸດຜ່ອນຄວາມເຈັບປວດ. ການປິ່ນປົວແບບບຸກຄົນທີ່ຖືກອອກແບບມາ ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນພາຍໃຕ້ການຊີ້ ນຳ ຢ່າງໃກ້ຊິດແລະການປະຕິບັດຕາມຂອງຄົນເຈັບຍັງເບິ່ງຄືວ່າມັນມີປະສິດຕິຜົນສູງທີ່ສຸດ ສຳ ລັບຜູ້ທີ່ເປັນພະຍາດປວດຫລັງຊໍາເຮື້ອ. ວິທີການອະນຸລັກອື່ນໆສາມາດຖືກ ນຳ ໃຊ້ເຂົ້າກັນເພື່ອປັບປຸງວິທີການນີ້. (Hayden, Jill A. , et al.)
ການອອກ ກຳ ລັງກາຍ Aerobic, ຖ້າປະຕິບັດເປັນປະ ຈຳ, ສາມາດປັບປຸງຄວາມອົດທົນ. ເພື່ອບັນເທົາຄວາມເຄັ່ງຕຶງຂອງກ້າມເນື້ອ, ວິທີການຜ່ອນຄາຍສາມາດໃຊ້ໄດ້. ການລອຍນໍ້າຍັງຖືວ່າເປັນການອອກ ກຳ ລັງກາຍ ສຳ ລັບອາການປວດຫລັງ. ການອອກ ກຳ ລັງກາຍໃນຊັ້ນສາມາດປະກອບມີການອອກ ກຳ ລັງກາຍຂະຫຍາຍ, ການຍືດສາຍແຂນ, ການຢຽດຂາກັບຕ່ ຳ, ການເຂົ່າຄູ່ກັບການຍືດຂໍ້ຂອງຄາງ, ການຍົກຂອງບ່ອນນັ່ງ, ການປັບປ່ຽນການນັ່ງ, ການມັດແຂນ, ແລະການອອກ ກຳ ລັງກາຍເທິງພູແລະ sag.
ແບບທາງດ້ານຮ່າງກາຍ
ວິທີການນີ້ປະກອບມີການ ນຳ ໃຊ້ການກະຕຸ້ນປະສາດຂອງໄຟຟ້າ, ການຜ່ອນຄາຍ, ການຫຸ້ມຫໍ່ນ້ ຳ ກ້ອນ, ການໃຊ້ຊີວະພາບ, ຝາປິດຄວາມຮ້ອນ, phonophoresis, ແລະ iontophoresis.
ແຮງກະຕຸ້ນເສັ້ນປະສາດໄຟຟ້າທີ່ມີການປ່ຽນແປງ (TENS)
ໃນວິທີການທີ່ບໍ່ມີການບຸກລຸກນີ້, ການກະຕຸ້ນກະແສໄຟຟ້າແມ່ນຖືກສົ່ງໄປສູ່ຜິວ ໜັງ ເພື່ອກະຕຸ້ນເສັ້ນປະສາດສ່ວນປະກອບໃນບໍລິເວນນັ້ນເພື່ອບັນເທົາຄວາມເຈັບປວດໃນຂອບເຂດໃດ ໜຶ່ງ. ວິທີການນີ້ຊ່ວຍບັນເທົາຄວາມເຈັບປວດໄດ້ທັນທີຫຼັງຈາກການ ນຳ ໃຊ້ແຕ່ປະສິດທິຜົນໄລຍະຍາວຂອງມັນແມ່ນ ໜ້າ ສົງໄສ. ມີການສຶກສາບາງຢ່າງ, ມັນໄດ້ຖືກພົບເຫັນວ່າບໍ່ມີການປັບປຸງທີ່ສໍາຄັນໃນອາການເຈັບແລະສະຖານະການທີ່ເປັນປະໂຫຍດເມື່ອປຽບທຽບກັບ placebo. ອຸປະກອນທີ່ປະຕິບັດ TENS ເຫຼົ່ານີ້ສາມາດເຂົ້າເຖິງໄດ້ງ່າຍຈາກພະແນກນອກເຂດ. ຜົນຂ້າງຄຽງພຽງແຕ່ເບິ່ງຄືວ່າເປັນການລະຄາຍເຄືອງຜິວອ່ອນໆທີ່ມີປະສົບການໃນ ໜຶ່ງ ສ່ວນສາມຂອງຄົນເຈັບ. (Johnson, Mark I)
ໂຮງຮຽນຫລັງ
ວິທີການນີ້ໄດ້ຖືກ ນຳ ສະ ເໜີ ດ້ວຍຈຸດປະສົງໃນການຫຼຸດຜ່ອນອາການເຈັບແລະການເກີດຂື້ນຂອງມັນ. ມັນໄດ້ຖືກ ນຳ ສະ ເໜີ ເປັນຄັ້ງ ທຳ ອິດໃນປະເທດສະວີເດັນແລະ ຄຳ ນຶງເຖິງທ່າທາງ, ergonomics, ການອອກ ກຳ ລັງກາຍທີ່ ເໝາະ ສົມ, ແລະການວິພາກຂອງພາກພື້ນ lumbar. ຄົນເຈັບໄດ້ຖືກສອນໃຫ້ມີທ່າທີທີ່ຖືກຕ້ອງໃນການນັ່ງ, ຢືນ, ຍົກນ້ ຳ ໜັກ, ນອນ, ລ້າງ ໜ້າ, ແລະຖູແຂ້ວຫລີກລ້ຽງຄວາມເຈັບປວດ. ເມື່ອປຽບທຽບກັບຮູບແບບການປິ່ນປົວອື່ນໆ, ການປິ່ນປົວໃນໂຮງຮຽນກັບຄືນໄດ້ຖືກພິສູດໃຫ້ເຫັນວ່າມີປະສິດຕິຜົນທັງໃນໄລຍະເວລາທັນທີແລະໄລຍະກາງເພື່ອປັບປຸງອາການເຈັບຫລັງແລະສະຖານະການທີ່ເປັນປະໂຫຍດ.
ການສຶກສາຜູ້ປ່ວຍ
ໃນວິທີການນີ້, ຜູ້ໃຫ້ບໍລິການແນະ ນຳ ຄົນເຈັບກ່ຽວກັບວິທີການຈັດການອາການເຈັບຫລັງຂອງເຂົາເຈົ້າ. ການວິພາກຂອງກະດູກສັນຫຼັງປົກກະຕິແລະ biomechanics ທີ່ກ່ຽວຂ້ອງກັບກົນໄກຂອງການບາດເຈັບແມ່ນຖືກສອນໃນຕອນ ທຳ ອິດ. ຕໍ່ໄປ, ໂດຍ ນຳ ໃຊ້ຕົວແບບກະດູກສັນຫຼັງ, ການວິນິດໄສໂຣກເສື່ອມໂຊມໄດ້ຖືກອະທິບາຍໃຫ້ຄົນເຈັບ. ສຳ ລັບຄົນເຈັບແຕ່ລະຄົນ, ຕຳ ແໜ່ງ ທີ່ສົມດຸນໄດ້ຖືກ ກຳ ນົດແລະຫຼັງຈາກນັ້ນຂໍໃຫ້ຮັກສາ ຕຳ ແໜ່ງ ນັ້ນເພື່ອຫຼີກລ່ຽງບໍ່ໃຫ້ມີອາການ.
ວິທີການທາງດ້ານຊີວະວິທະຍາກ່ຽວກັບວິທີການປິ່ນປົວແບບຫຼາຍດ້ານ
ອາການປວດຫລັງແບບເຮື້ອຮັງສາມາດເຮັດໃຫ້ຄົນເຈັບກັງວົນໃຈຫຼາຍ, ນຳ ໄປສູ່ຄວາມວຸ້ນວາຍທາງຈິດໃຈແລະຄວາມຮູ້ສຶກຕໍ່າ. ສິ່ງນີ້ສາມາດສົ່ງຜົນກະທົບຕໍ່ຜົນໄດ້ຮັບດ້ານການປິ່ນປົວທີ່ສະແດງໃຫ້ເຫັນເຖິງຍຸດທະສາດການປິ່ນປົວສ່ວນໃຫຍ່ແມ່ນບໍ່ເປັນປະໂຫຍດ. ສະນັ້ນ, ຄົນເຈັບຕ້ອງໄດ້ຮັບການສຶກສາກ່ຽວກັບຍຸດທະສາດການຮຽນຮູ້ທີ່ເອີ້ນວ່າ behavioral ແລະຍຸດທະສາດດ້ານຈິດຕະສາດເພື່ອຮັບການບັນເທົາທຸກຈາກຄວາມເຈັບປວດ. ນອກ ເໜືອ ຈາກການຮັກສາສາເຫດດ້ານຊີວະວິທະຍາຂອງອາການເຈັບ, ທາງຈິດໃຈແລະສັງຄົມກໍ່ຄວນໄດ້ຮັບການແກ້ໄຂດ້ວຍວິທີນີ້. ເພື່ອຫຼຸດຜ່ອນຄວາມຮັບຮູ້ຂອງຄົນເຈັບກ່ຽວກັບຄວາມເຈັບປວດແລະຄວາມພິການ, ວິທີການຕ່າງໆເຊັ່ນ: ຄວາມຄາດຫວັງທີ່ຖືກປັບປຸງ, ເຕັກນິກການຜ່ອນຄາຍ, ການຄວບຄຸມການຕອບສະ ໜອງ ທາງດ້ານສະລີລະສາດໂດຍການປະພຶດທີ່ໄດ້ຮຽນຮູ້ແລະການເສີມສ້າງແມ່ນຖືກ ນຳ ໃຊ້.
ການນວດບໍາບັດ
ສຳ ລັບອາການປວດຫລັງຕໍ່າຕໍ່າ ຊຳ ເຮື້ອ, ການປິ່ນປົວແບບນີ້ເບິ່ງຄືວ່າເປັນປະໂຫຍດ. ໃນໄລຍະເວລາ 1 ປີ, ການປິ່ນປົວດ້ວຍການນວດໄດ້ພົບວ່າມີປະສິດຕິຜົນປານກາງ ສຳ ລັບຄົນເຈັບບາງຄົນເມື່ອທຽບໃສ່ການຝັງເຂັມແລະວິທີການຜ່ອນຄາຍອື່ນໆ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນມີປະສິດທິພາບ ໜ້ອຍ ກວ່າ TENS ແລະການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍເຖິງແມ່ນວ່າຄົນເຈັບແຕ່ລະຄົນອາດຈະມັກອີກຂ້າງ ໜຶ່ງ. (Furlan, Andrea D. , et al.)
Spinal Manipulation
ການປິ່ນປົວແບບນີ້ກ່ຽວຂ້ອງກັບການ ໝູນ ໃຊ້ຮ່ວມກັນນອກ ເໜືອ ຈາກລະດັບປົກກະຕິຂອງການເຄື່ອນໄຫວ, ແຕ່ບໍ່ເກີນຂອບເຂດຂອງຮ່າງກາຍທີ່ເປັນຮ່າງກາຍຕາມປົກກະຕິ. ນີ້ແມ່ນການປິ່ນປົວດ້ວຍຄູ່ມືທີ່ກ່ຽວຂ້ອງກັບການ ໝູນ ໃຊ້ໄລຍະຍາວດ້ວຍຄວາມໄວຕ່ ຳ. ມັນໄດ້ຖືກຄິດວ່າຈະປັບປຸງຄວາມເຈັບປວດຫລັງຕໍ່າໂດຍຜ່ານກົນໄກຫຼາຍໆຢ່າງເຊັ່ນ: ການປ່ອຍເສັ້ນປະສາດທີ່ຖືກຂັງ, ການ ທຳ ລາຍເສັ້ນປະສາດແຂນແລະຂໍ້ຕໍ່, ແລະຜ່ານການ ໝູນ ໃຊ້ສ່ວນທີ່ເປັນກະດູກສັນຫຼັງທີ່ໄດ້ຜ່ານການຍົກຍ້າຍ. ມັນຍັງສາມາດຫຼຸດຜ່ອນການບີບອັດຂອງແຜ່ນ, ຜ່ອນຄາຍກ້າມ hypertonic, ກະຕຸ້ນເສັ້ນໃຍທີ່ບໍ່ມີສຽງໂດຍຜ່ານການປ່ຽນແປງການເຮັດວຽກຂອງ neurophysiological ແລະການຕັ້ງ ຕຳ ແໜ່ງ menisci ຢູ່ເທິງ ໜ້າ ໂລກທີ່ມີຂໍ້ ຈຳ ກັດ.
ການ ໝູນ ໃຊ້ກະດູກສັນຫຼັງຖືກຄິດວ່າຈະມີປະສິດທິພາບດີກວ່າເມື່ອທຽບກັບວິທີການສ່ວນໃຫຍ່ເຊັ່ນ: TENS, ການປິ່ນປົວດ້ວຍການອອກ ກຳ ລັງກາຍ, ຢາ NSAID, ແລະການປິ່ນປົວໃນໂຮງຮຽນຫລັງ. ການຄົ້ນຄ້ວາທີ່ມີໃນປະຈຸບັນນີ້ແມ່ນມີຜົນໃນແງ່ດີກ່ຽວກັບປະສິດທິຜົນຂອງມັນທັງໃນໄລຍະຍາວແລະໄລຍະສັ້ນ. ມັນຍັງມີຄວາມປອດໄພຫຼາຍໃນການບໍລິຫານການປິ່ນປົວທີ່ໄດ້ຮັບການຝຶກອົບຮົມທີ່ມີການຝຶກອົບຮົມກັບກໍລະນີຂອງພະຍາດກ່ຽວກັບແຜ່ນແລະໂຣກ cauda equina ທີ່ຖືກລາຍງານວ່າມີພຽງແຕ່ຕໍ່າກວ່າ 1 ໃນ 3.7 ລ້ານຄົນ. (Bronfort, Gert, et al.)
Lumbar Supports
ຄົນເຈັບທີ່ມີອາການປວດຫລັງຕໍ່າຍ້ອນເປັນຂະບວນການຊຸດໂຊມໃນຫລາຍລະດັບດ້ວຍຫລາຍສາເຫດອາດຈະໄດ້ຮັບຜົນປະໂຫຍດຈາກການສະ ໜັບ ສະ ໜູນ ຂອງ lumbar. ມີຫຼັກຖານທີ່ຂັດແຍ້ງກ່ຽວກັບປະສິດທິຜົນຂອງມັນກັບບາງການສຶກສາອ້າງວ່າມີການປັບປຸງປານກາງໃນການບັນເທົາທຸກໃນທັນທີແລະໄລຍະຍາວໃນຂະນະທີ່ຄົນອື່ນໆແນະ ນຳ ວ່າບໍ່ມີການປັບປຸງໃດໆເມື່ອທຽບກັບວິທີການປິ່ນປົວອື່ນໆ. ການສະຫນັບສະຫນູນ Lumbar ສາມາດສະຖຽນລະພາບ, ແກ້ໄຂຜິດປົກກະຕິ, ຫຼຸດຜ່ອນ ກຳ ລັງກົນຈັກ, ແລະ ຈຳ ກັດການເຄື່ອນໄຫວຂອງກະດູກສັນຫຼັງ. ມັນຍັງອາດຈະເຮັດຫນ້າທີ່ເປັນຢາ placebo ແລະຫຼຸດຜ່ອນຄວາມເຈັບປວດໂດຍການນວດບໍລິເວນທີ່ຖືກກະທົບແລະ ນຳ ໃຊ້ຄວາມຮ້ອນ.
Lumbar Traction
ວິທີການນີ້ໃຊ້ເຊືອກທີ່ຕິດກັບກະດູກສັນຫຼັງ iliac ແລະກະດູກຂ້າງຕ່ ຳ ແລະໃຊ້ແຮງຕາມລວງຍາວຕາມກະດູກຂ້າງເພື່ອບັນເທົາອາການປວດຫລັງຕໍ່າ. ລະດັບແລະໄລຍະເວລາຂອງແຮງແມ່ນຖືກປັບຕາມຄົນເຈັບແລະມັນສາມາດວັດແທກໄດ້ໂດຍການໃຊ້ອຸປະກອນທັງໃນເວລາຍ່າງແລະນອນ. ການກະຕຸ້ນຂອງກະດູກ Lumbar ເຮັດ ໜ້າ ທີ່ໂດຍການເປີດຊ່ອງຫວ່າງຂອງແຜ່ນ intervertebral ແລະໂດຍການຫຼຸດຜ່ອນການເປັນພະຍາດຂອງພະຍາດ lumbar. ອາການຂອງໂຣກ discene degenerative ແມ່ນຫຼຸດລົງໂດຍຜ່ານວິທີການນີ້ເນື່ອງຈາກການຈັດສັນກະດູກສັນຫຼັງຊົ່ວຄາວແລະຜົນປະໂຫຍດທີ່ກ່ຽວຂ້ອງຂອງມັນ. ມັນບັນເທົາການບີບອັດເສັ້ນປະສາດແລະຄວາມເຄັ່ງຕຶງຂອງກົນຈັກ, ລົບກວນການກາວໃນ facet ແລະ annulus, ແລະຍັງມີສັນຍານຄວາມເຈັບປວດທີ່ບໍ່ມີສຽງ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ບໍ່ມີຫຼັກຖານຫຼາຍກ່ຽວກັບປະສິດທິຜົນຂອງມັນໃນການຫຼຸດຜ່ອນອາການປວດຫລັງຫລືປັບປຸງການເຮັດວຽກປະ ຈຳ ວັນ. ຍິ່ງໄປກວ່ານັ້ນ, ຄວາມສ່ຽງທີ່ກ່ຽວຂ້ອງກັບການຕິດຕາມຂອງກະດູກແຂນຂາແມ່ນຍັງຢູ່ໃນການຄົ້ນຄ້ວາແລະບາງກໍລະນີລາຍງານກໍລະນີມີຢູ່ບ່ອນທີ່ມັນໄດ້ເຮັດໃຫ້ເກີດປະສາດເສັ້ນປະສາດ, ຄວາມຫຍຸ້ງຍາກໃນລະບົບຫາຍໃຈ, ແລະການປ່ຽນແປງຂອງຄວາມດັນເລືອດຍ້ອນຜົນບັງຄັບໃຊ້ ໜັກ ແລະການຈັດວາງສາຍທີ່ບໍ່ຖືກຕ້ອງ. (Harte, A et al.)
ການປິ່ນປົວທາງການແພດ
ການປິ່ນປົວດ້ວຍການປິ່ນປົວແມ່ນກ່ຽວຂ້ອງກັບການຮັກສາຢາດ້ວຍການຜ່ອນຄາຍກ້າມ, ການສັກຢາສະເຕີຣອຍ, NSAIDs, ຢາ opioids, ແລະຢາແກ້ປວດອື່ນໆ. ນີ້ແມ່ນສິ່ງທີ່ ຈຳ ເປັນ, ນອກ ເໜືອ ຈາກການຮັກສາແບບອະນຸລັກ, ໃນຄົນເຈັບສ່ວນຫຼາຍທີ່ເປັນໂລກດິດ. ການປິ່ນປົວດ້ວຍຢາແມ່ນແນໃສ່ຄວບຄຸມຄວາມພິການ, ຫຼຸດຜ່ອນຄວາມເຈັບປວດແລະອາການໃຄ່ບວມໃນຂະນະທີ່ປັບປຸງຄຸນນະພາບຊີວິດ. ມັນແມ່ນອີງຕາມຄົນເຈັບແຕ່ລະຄົນຍ້ອນວ່າບໍ່ມີຄວາມເປັນເອກະສັນກັນກ່ຽວກັບການຮັກສາ.
Muscle Relaxants
ໂຣກ discenerative disc ອາດຈະໄດ້ຮັບຜົນປະໂຫຍດຈາກການຜ່ອນຄາຍກ້າມເນື້ອໂດຍການຫຼຸດຜ່ອນຄວາມກະວົນກະວາຍຂອງກ້າມເນື້ອແລະເຮັດໃຫ້ມີອາການເຈັບປວດ. ປະສິດທິພາບຂອງການຜ່ອນຄາຍກ້າມເນື້ອໃນການປັບປຸງຄວາມເຈັບປວດແລະສະຖານະພາບທີ່ເປັນປະໂຫຍດໄດ້ຖືກສ້າງຕັ້ງຂື້ນໂດຍຜ່ານການຄົ້ນຄ້ວາຫຼາຍໆຊະນິດ. Benzodiazepine ແມ່ນກ້າມເນື້ອທີ່ຜ່ອນຄາຍທີ່ສຸດໃນປະຈຸບັນ.
ຢາຕ້ານເຊື້ອທີ່ບໍ່ແມ່ນສານຕ້ານການອັກເສບ (NSAIDs)
ຢາເຫຼົ່ານີ້ຖືກ ນຳ ໃຊ້ໂດຍທົ່ວໄປເປັນບາດກ້າວ ທຳ ອິດຂອງພະຍາດ disc degenerative disc ທີ່ສະ ໜອງ ອາການປວດຮາກ, ພ້ອມທັງຜົນກະທົບຕ້ານການອັກເສບ. ມີຫຼັກຖານທີ່ ໜັກ ແໜ້ນ ວ່າມັນຊ່ວຍຫຼຸດຜ່ອນອາການປວດຫລັງຕໍ່າ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ການ ນຳ ໃຊ້ມັນຖືກ ຈຳ ກັດໂດຍການລົບກວນ ລຳ ໄສ້, ຄືກັບໂລກກະເພາະ. ຕົວຍັບຍັ້ງ COX2 ທີ່ເລືອກ, ເຊັ່ນ celecoxib, ສາມາດເອົາຊະນະບັນຫານີ້ໄດ້ໂດຍພຽງແຕ່ແນໃສ່ຕົວຮັບ COX2. ການ ນຳ ໃຊ້ຂອງພວກມັນບໍ່ໄດ້ຖືກຍອມຮັບຢ່າງກວ້າງຂວາງຍ້ອນຜົນຂ້າງຄຽງທີ່ອາດຈະເກີດຂື້ນໃນການເພີ່ມຂື້ນຂອງພະຍາດຫຼອດເລືອດຫົວໃຈດ້ວຍການ ນຳ ໃຊ້ເປັນເວລາດົນ.
ຢາ opioid
ນີ້ແມ່ນບາດກ້າວສູງຂື້ນໃນຂັ້ນໄດຂອງ WHO. ມັນຖືກສະຫງວນໄວ້ ສຳ ລັບຄົນເຈັບທີ່ປະສົບກັບຄວາມເຈັບປວດຢ່າງຮຸນແຮງທີ່ບໍ່ຕອບສະ ໜອງ ຕໍ່ NSAIDs ແລະຜູ້ທີ່ມີຄວາມວຸ້ນວາຍ GI ທີ່ບໍ່ສາມາດຕ້ານທານໄດ້ດ້ວຍການປິ່ນປົວດ້ວຍ NSAID. ເຖິງຢ່າງໃດກໍ່ຕາມ, ໃບສັ່ງແພດຂອງຢາ narcotics ສຳ ລັບປິ່ນປົວອາການປວດຫລັງແຕກຕ່າງກັນຫຼາຍລະຫວ່າງແພດ ໝໍ. ອີງຕາມວັນນະຄະດີ, 3 ຫາ 66% ຂອງຄົນເຈັບອາດຈະໃຊ້ຢາ opioid ບາງຮູບແບບເພື່ອບັນເທົາອາການປວດຫລັງຂອງເຂົາເຈົ້າ. ເຖິງແມ່ນວ່າການຫຼຸດຜ່ອນອາການໃນໄລຍະສັ້ນກໍ່ຈະຖືກ ໝາຍ ໄວ້, ແຕ່ມີຄວາມສ່ຽງຕໍ່ການລ່ວງລະເມີດຂອງຢາໃນໄລຍະຍາວ, ອັດຕາຄວາມອົດທົນສູງແລະຄວາມຫຍຸ້ງຍາກໃນລະບົບຫາຍໃຈໃນຜູ້ສູງອາຍຸ. ປວດຮາກແລະຮາກແມ່ນບາງຜົນສະທ້ອນຂ້າງຄຽງໄລຍະສັ້ນທີ່ພົບ. (ການທົບທວນກ່ຽວກັບລະບົບ: ການຮັກສາ Opioid ສຳ ລັບອາການປວດຫລັງແບບເຮື້ອຮັງ: ຄວາມເປັນໄປໄດ້, ປະສິດທິພາບ, ແລະການຄົບຫາກັບສິ່ງເສບຕິດ)
ຕ້ານການຊຶມເສົ້າ
ຢາຕ້ານອາການຊຶມເສົ້າ, ໃນປະລິມານທີ່ຕ່ ຳ, ມີຄຸນຄ່າທາງອາການຄັນແລະອາດຈະເປັນປະໂຫຍດຕໍ່ຄົນເຈັບທີ່ມີອາການປວດຫລັງຕໍ່າທີ່ເປັນໂຣກ ຊຳ ເຮື້ອເຊິ່ງອາດຈະມີອາການຊຶມເສົ້າທີ່ກ່ຽວຂ້ອງ. ຄວາມເຈັບປວດແລະຄວາມທຸກທໍລະມານອາດຈະເປັນການລົບກວນການນອນຂອງຄົນເຈັບແລະການຫຼຸດຜ່ອນຄວາມເຈັບປວດ. ສິ່ງເຫຼົ່ານີ້ສາມາດແກ້ໄຂໄດ້ໂດຍການໃຊ້ຢາຕ້ານອາການຊຶມເສົ້າໃນປະລິມານທີ່ຕ່ ຳ ເຖິງແມ່ນວ່າບໍ່ມີຫຼັກຖານທີ່ສະແດງໃຫ້ເຫັນວ່າມັນປັບປຸງ ໜ້າ ທີ່.
ການປິ່ນປົວດ້ວຍການສີດ
ການສັກຢາສະເຕີຣອຍລະບາດ
ການສັກຢາສະເຕີຣອຍແມ່ນປະເພດການສີດຢາທີ່ໃຊ້ກັນຢ່າງແຜ່ຫຼາຍທີ່ສຸດ ສຳ ລັບການປິ່ນປົວໂຣກຜີວທີ່ເສື່ອມໂຊມແລະໂຣກ radiculopathy ທີ່ກ່ຽວຂ້ອງ. ມີຄວາມແຕກຕ່າງກັນລະຫວ່າງຊະນິດຂອງ steroid ທີ່ໃຊ້ແລະປະລິມານຂອງມັນ. 8- 10 ມລກຂອງສ່ວນປະສົມຂອງ methylprednisolone ແລະເກືອ ທຳ ມະດາແມ່ນຖືວ່າເປັນປະລິມານທີ່ມີປະສິດຕິພາບແລະປອດໄພ. ການສັກຢາດັ່ງກ່າວສາມາດໃຫ້ໄດ້ໂດຍຜ່ານເສັ້ນທາງ interlaminar, caudal, ຫຼື trans foramina. ເຂັມສາມາດຖືກໃສ່ລົງພາຍໃຕ້ການຊີ້ ນຳ ຂອງ fluoroscopy. ການກົງກັນຂ້າມຄັ້ງ ທຳ ອິດ, ຈາກນັ້ນແມ່ນອາການສລົບໃນທ້ອງຖິ່ນແລະສຸດທ້າຍຢາ steroid ຈະຖືກສີດເຂົ້າໄປໃນພື້ນທີ່ລະບາດໃນລະດັບທີ່ຖືກກະທົບໂດຍຜ່ານວິທີນີ້. ການບັນເທົາອາການເຈັບແມ່ນບັນລຸໄດ້ເນື່ອງຈາກການປະສົມປະສານຂອງຜົນກະທົບຈາກທັງອາການສລົບທ້ອງຖິ່ນແລະຢາສະເຕີຣອຍ. ການບັນເທົາອາການເຈັບປວດໃນທັນທີສາມາດບັນລຸໄດ້ໂດຍຜ່ານອາການສລົບໃນທ້ອງຖິ່ນໂດຍການສະກັດກັ້ນການສົ່ງສັນຍານອາການເຈັບແລະໃນຂະນະທີ່ຍັງຢືນຢັນການບົ່ງມະຕິ. ການອັກເສບຍັງຫຼຸດລົງເນື່ອງຈາກການປະຕິບັດຂອງ steroids ໃນການສະກັດກັ້ນການເກີດອັກຄີໄພ.
ໃນລະຫວ່າງທົດສະວັດທີ່ຜ່ານມາ, ການ ນຳ ໃຊ້ການສັກຢາສະເຕີຣອຍ epidural ໄດ້ເພີ່ມຂຶ້ນ 121%. ເຖິງຢ່າງໃດກໍ່ຕາມ, ມັນຍັງມີການໂຕ້ຖຽງກັນກ່ຽວກັບການ ນຳ ໃຊ້ຂອງມັນຍ້ອນການປ່ຽນແປງຂອງລະດັບການຕອບໂຕ້ແລະຜົນກະທົບທີ່ຮ້າຍແຮງທີ່ອາດຈະເກີດຂື້ນ. ໂດຍປົກກະຕິແລ້ວ, ການສັກຢາເຫຼົ່ານີ້ເຊື່ອວ່າເປັນພຽງແຕ່ບັນເທົາອາການໃນໄລຍະສັ້ນເທົ່ານັ້ນ. ແພດບາງຄົນອາດຈະສັກ 2 ຫາ 3 ຄັ້ງພາຍໃນເວລາ ໜຶ່ງ ອາທິດ, ເຖິງແມ່ນວ່າຜົນໄດ້ຮັບໃນໄລຍະຍາວແມ່ນຄືກັນກັບຂອງຄົນເຈັບທີ່ໃຫ້ພຽງແຕ່ສັກເທື່ອດຽວ. ໃນໄລຍະເວລາ ໜຶ່ງ ປີ, ບໍ່ຄວນໃຫ້ສັກເກີນ 4 ຄັ້ງ. ສຳ ລັບການບັນເທົາອາການເຈັບປວດໃຫ້ໄວແລະມີປະສິດຕິຜົນຫລາຍຂື້ນ, ສານໂມໂມຊີນທີ່ບໍ່ມີສານກັນບູດກໍ່ສາມາດເພີ່ມເຂົ້າໃນການສີດ. ເຖິງແມ່ນວ່າອາການສລົບໃນທ້ອງຖິ່ນ, ເຊັ່ນ lidocaine ແລະ bupivacaine, ແມ່ນຖືກເພີ່ມເຂົ້າໃນຈຸດປະສົງນີ້. ຫຼັກຖານ ສຳ ລັບການບັນເທົາອາການເຈັບປວດໃນໄລຍະຍາວແມ່ນມີ ຈຳ ກັດ. ( Aທົດລອງທີ່ຄວບຄຸມດ້ວຍ placebo ເພື່ອປະເມີນຜົນປະສິດທິຜົນຂອງການບັນເທົາອາການເຈັບປວດໂດຍໃຊ້ Ketamine ກັບສານສະເຕີຣອຍ ສຳ ລັບການເຈັບຫຼັງຕ່ ຳ ຊຳ ເຮື້ອ)
ມີຜົນຂ້າງຄຽງທີ່ອາດເກີດຂື້ນຍ້ອນການປິ່ນປົວດ້ວຍນີ້, ນອກ ເໜືອ ຈາກຄວາມກັງວົນກ່ຽວກັບຕົ້ນທຶນແລະປະສິດທິພາບສູງ. ເຂັມຕ່າງໆສາມາດເຮັດຜິດໄດ້ຖ້າ fluoroscopy ບໍ່ໄດ້ຖືກ ນຳ ໃຊ້ໃນປະລິມານຫຼາຍເຖິງ 25% ຂອງຄະດີ, ເຖິງແມ່ນວ່າຈະມີພະນັກງານທີ່ມີປະສົບການມາກ່ອນ. ການຈັດຫາການລະບາດຂອງພະຍາດສາມາດໄດ້ຮັບການກວດພົບໂດຍພະຍາດປະດົງ. ອາການຊຶມເສົ້າທາງເດີນຫາຍໃຈຫລືການຮັກສາລະບົບຖ່າຍເທສາມາດເກີດຂື້ນໄດ້ຫລັງຈາກສັກດ້ວຍໂມໂມໂມນແລະສະນັ້ນຄົນເຈັບຕ້ອງໄດ້ຕິດຕາມເປັນເວລາ 24 ຊົ່ວໂມງຫລັງຈາກສັກ.
ສັກຢາ Facet
ການສັກຢາເຫຼົ່ານີ້ແມ່ນໃຫ້ກັບຂໍ້ກະດູກ facet, ເຊິ່ງເອີ້ນກັນວ່າຂໍ່ກະດູກ zygapophysial, ເຊິ່ງຕັ້ງຢູ່ລະຫວ່າງສອງກະດູກສັນຫຼັງໃກ້ຄຽງ. ອາການສລົບສາມາດສັກໂດຍກົງໃສ່ພື້ນທີ່ຮ່ວມຫລືໃນສາຂາທີ່ກ່ຽວຂ້ອງຂອງ dorsal rami, ເຊິ່ງເຮັດໃຫ້ມັນຢູ່ໃນ. ມີຫຼັກຖານສະແດງວ່າວິທີການນີ້ຊ່ວຍປັບປຸງຄວາມສາມາດໃນການເຮັດວຽກ, ຄຸນນະພາບຊີວິດແລະບັນເທົາອາການເຈັບ. ພວກເຂົາຄິດວ່າຈະໃຫ້ຜົນປະໂຫຍດທັງໄລຍະສັ້ນແລະໄລຍະຍາວ, ເຖິງແມ່ນວ່າການສຶກສາໄດ້ສະແດງໃຫ້ເຫັນທັງການສັກຢາ facet ແລະການສັກຢາ steroid epidural ກໍ່ຄືກັນໃນປະສິດທິພາບ. (Wynne, Kelly A)
ສັກຢາຮ່ວມ SI
ນີ້ແມ່ນໂຣກຮ່ວມກັນທີ່ເປັນໂຣກບ້າຮ່ວມກັນກັບການສະ ໜອງ ເສັ້ນປະສາດຈາກທັງເສັ້ນປະສາດເສັ້ນປະສາດທີ່ບໍ່ມີລວດລາຍແລະບໍ່ມີ myelin. ການສີດດັ່ງກ່າວສາມາດປິ່ນປົວໂຣກເສື່ອມໂຊມທີ່ມີປະສິດຕິຜົນທີ່ກ່ຽວຂ້ອງກັບການຮ່ວມຂອງ sacroiliac ເຊິ່ງເຮັດໃຫ້ທັງການບັນເທົາທຸກໃນໄລຍະຍາວແລະໄລຍະສັ້ນຈາກອາການຕ່າງໆເຊັ່ນ: ເຈັບຫລັງຕໍ່າແລະມີອາການເຈັບຢູ່ຂາ, ຂາ, ແລະກົ້ນ. ການສັກຢາດັ່ງກ່າວສາມາດເຮັດຊ້ ຳ ອີກໃນທຸກໆ 2 ຫາ 3 ເດືອນແຕ່ຄວນປະຕິບັດໃນກໍລະນີທີ່ ຈຳ ເປັນທາງດ້ານການແພດເທົ່ານັ້ນ. (MAUGARS, Y. et al.)�
ການປິ່ນປົວທີ່ບໍ່ມີປະສິດຕິຜົນໃນການຄົ້ນຄວ້າດ້ານອາການເຈັບ
ດັ່ງທີ່ໄດ້ອະທິບາຍພາຍໃຕ້ການສືບສວນ, ການຄົ້ນພົບສາມາດ ນຳ ໃຊ້ທັງວິທີການວິນິດໄສແລະການຮັກສາ. ຫຼັງຈາກພົບເຫັນແຜ່ນດີພະຍາດ, ວິທີການສະແດງ ໜ້ອຍ ທີ່ສຸດສາມາດທົດລອງໄດ້ກ່ອນທີ່ຈະເລີ່ມການຜ່າຕັດ. ກະແສໄຟຟ້າແລະຄວາມຮ້ອນຂອງມັນສາມາດຖືກ ນຳ ໃຊ້ເພື່ອເຮັດໃຫ້ເສັ້ນໃຍຫຼັງຈາກນັ້ນເພີ່ມຄວາມເຂັ້ມແຂງໃຫ້ເສັ້ນໃຍ collagen, ທຳ ລາຍແລະ ທຳ ລາຍຜູ້ໄກ່ເກ່ຍອັກເສບແລະ nociceptors, ແລະຕົວເລກປະທັບຕາ. ວິທີການທີ່ໃຊ້ໃນສິ່ງນີ້ເອີ້ນວ່າການ ບຳ ບັດດ້ວຍໄຟຟ້າທີ່ມີຄວາມເຂັ້ມຂົ້ນ (IDET) ຫຼື radiofrequency posterior annuloplasty (RPA), ໃນນັ້ນໄຟຟ້າຖືກສົ່ງຜ່ານແຜ່ນ. IDET ມີຫຼັກຖານປານກາງໃນການບັນເທົາອາການ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກຊຸດໂຊມ, ໃນຂະນະທີ່ RPA ມີການສະ ໜັບ ສະ ໜູນ ຈຳ ກັດກ່ຽວກັບປະສິດທິພາບໄລຍະສັ້ນແລະໄລຍະຍາວຂອງມັນ. ຂັ້ນຕອນທັງສອງຢ່າງນີ້ສາມາດ ນຳ ໄປສູ່ອາການແຊກຊ້ອນຕ່າງໆເຊັ່ນ: ການບາດເຈັບຂອງເສັ້ນປະສາດ, ການຜິດປົກກະຕິຂອງເສັ້ນປະສາດ, ການຕິດເຊື້ອແລະການຕິດເຊື້ອພາຍຫຼັງການຜ່າຕັດ.
ການປິ່ນປົວດ້ວຍການຜ່າຕັດ
ການຮັກສາການຜ່າຕັດແມ່ນສະຫງວນໄວ້ໃຫ້ຄົນເຈັບທີ່ມີການປິ່ນປົວແບບອະນຸລັກທີ່ລົ້ມເຫຼວໂດຍ ຄຳ ນຶງເຖິງຄວາມຮ້າຍແຮງຂອງພະຍາດ, ອາຍຸ, ການຕິດເຊື້ອອື່ນໆ, ສະພາບເສດຖະກິດ - ສັງຄົມແລະລະດັບຂອງຜົນໄດ້ຮັບທີ່ຄາດໄວ້. ມີການຄາດຄະເນວ່າປະມານ 5% ຂອງຄົນເຈັບທີ່ເປັນໂຣກເສື່ອມໂຊມທີ່ໄດ້ຮັບການຜ່າຕັດ, ບໍ່ວ່າຈະເປັນໂຣກ lumbar ຫຼືໂຣກປາກມົດລູກ. (Rydevik, Bj rn L. )
ຂັ້ນຕອນກະດູກສັນຫຼັງ Lumbar
ການຜ່າຕັດ Lumbar ແມ່ນສະແດງຢູ່ໃນຄົນເຈັບທີ່ມີອາການເຈັບປວດຮຸນແຮງ, ໄລຍະເວລາ 6 - 12 ເດືອນຂອງການປິ່ນປົວດ້ວຍຢາທີ່ບໍ່ມີປະສິດຕິຜົນ, ຜູ້ທີ່ມີໂຣກກະດູກສັນຫຼັງທີ່ ສຳ ຄັນ. ການຜ່າຕັດປົກກະຕິແລ້ວແມ່ນຂັ້ນຕອນການເລືອກຕັ້ງຍົກເວັ້ນໃນກໍລະນີຂອງໂຣກ cauda equina. ມີສອງປະເພດຂັ້ນຕອນທີ່ມີຈຸດປະສົງທີ່ຈະກ່ຽວຂ້ອງກັບການປະສານກະດູກສັນຫຼັງຫລືການເສື່ອມໂຊມຫຼືທັງສອງຢ່າງ. ( ພະຍາດໂຣກ Diskenerative:: ຄວາມເປັນມາ, ການວິພາກ, ໂລກພະຍາດ. )
ການຜັນແປ spinal ກ່ຽວຂ້ອງກັບການຢຸດການເຄື່ອນໄຫວໃນສ່ວນຂອງກະດູກສັນຫຼັງທີ່ມີອາການເຈັບເພື່ອຫຼຸດຜ່ອນຄວາມເຈັບປວດໂດຍການໃສ່ກະດູກສັນຫຼັງຮ່ວມກັນໂດຍການໃຊ້ກະດູກຫັກ. ມັນໄດ້ຖືກພິຈາລະນາວ່າມີປະສິດຕິຜົນໃນໄລຍະຍາວ ສຳ ລັບຄົນເຈັບທີ່ເປັນໂຣກ discene degenerative ມີໂຣກ malalignment ຫຼືການເຄື່ອນໄຫວຫຼາຍເກີນໄປ. ມີຫຼາຍວິທີການໃນການຜ່າຕັດການປະສົມ. (Gupta, Vijay Kumar, et al)
- ການປະສົມປະສານຂອງກະດູກສັນຫຼັງ lumbar
ວິທີການນີ້ກ່ຽວຂ້ອງກັບການວາງຊາກກະດູກໃນສ່ວນຂອງກະດູກສັນຫຼັງ. ພະຍາດກະດູກສາມາດເກັບກ່ຽວໄດ້ຈາກກະດູກຫລັງຫລັງ. ກະດູກໄດ້ຖືກຕັດອອກຈາກ periosteum ຂອງມັນສໍາລັບການຕິດຕາທີ່ປະສົບຜົນສໍາເລັດ. ສາຍແຂນດ້ານຫຼັງແມ່ນມີຄວາມ ຈຳ ເປັນໃນໄລຍະຫຼັງການປະຕິບັດງານແລະຄົນເຈັບອາດຈະຕ້ອງນອນໂຮງ ໝໍ ປະມານ 5 ຫາ 10 ວັນ. ການເຄື່ອນໄຫວທີ່ ຈຳ ກັດແລະການຢຸດເຊົາການສູບຢາແມ່ນ ຈຳ ເປັນ ສຳ ລັບການປະສົມຜົນ ສຳ ເລັດ. ເຖິງຢ່າງໃດກໍ່ຕາມ, ຄວາມສ່ຽງຫຼາຍຢ່າງເຊັ່ນ: ການບໍ່ເປັນສະມາຊິກ, ການຕິດເຊື້ອ, ການຕົກເລືອດ, ແລະການແຂງແຮງຂອງສະຫະພາບກັບອາການເຈັບຫຼັງອາດຈະເກີດຂື້ນ.
- fusion lumbar interbody fusion
ໃນວິທີການດັ່ງກ່າວ, ວິທີການເສື່ອມໂຊມຫຼືວິທີການແຜ່ນດິດສາມາດປະຕິບັດໄດ້ໂດຍຜ່ານວິທີການດຽວກັນ. ການຕິດກະດູກຂອງກະດູກແມ່ນຖືກນໍາໃຊ້ໂດຍກົງກັບພື້ນທີ່ດິດແລະ flavament ligamentum ແມ່ນຖືກແກ້ໄຂຢ່າງສົມບູນ. ສຳ ລັບພະຍາດແຜ່ນດີໂອທີ່ເສື່ອມໂຊມ, ພື້ນທີ່ interlaminar ໄດ້ຂະຫຍາຍອອກໄປຕື່ມອີກໂດຍການປະຕິບັດ ໜ້າ ທີ່ດ້ານຈິດວິນຍານສ່ວນ ໜຶ່ງ. ສາຍແຂນດ້ານຫຼັງແມ່ນເປັນທາງເລືອກກັບວິທີການນີ້. ມັນມີຂໍ້ບົກຜ່ອງຫລາຍຢ່າງເມື່ອປຽບທຽບກັບວິທີການທີ່ບໍ່ມີຕົວຕົນເຊັ່ນວ່າມີພຽງແຕ່ການຕິດຮູບນ້ອຍໆເທົ່ານັ້ນ, ພື້ນທີ່ທີ່ຖືກຫລຸດລົງສາມາດໃຊ້ໄດ້ກັບການປະສົມປະສານ, ແລະຄວາມຫຍຸ້ງຍາກໃນເວລາທີ່ປະຕິບັດການຜ່າຕັດຜູ້ປ່ວຍທີ່ກະດູກສັນຫຼັງ. ຄວາມສ່ຽງທີ່ ສຳ ຄັນທີ່ກ່ຽວຂ້ອງແມ່ນການບໍ່ແມ່ນສະຫະພັນ.
- fusion interman lumbar ລ່ວງຫນ້າ
ຂັ້ນຕອນນີ້ແມ່ນຄ້າຍຄືກັນກັບ ໜ້າ ຫລັງຍົກເວັ້ນວ່າມັນຖືກເຂົ້າໄປໃກ້ບໍລິເວນ ໜ້າ ທ້ອງແທນທີ່ດ້ານຫຼັງ. ມັນມີປະໂຫຍດທີ່ຈະບໍ່ລົບກວນກ້າມຫລັງແລະການສະ ໜອງ ເສັ້ນປະສາດ. ມັນໄດ້ຖືກ contraindicated ໃນຄົນເຈັບທີ່ເປັນໂລກກະດູກພຸນແລະມີຄວາມສ່ຽງຕໍ່ການເປັນເລືອດໄຫຼ, ໂຣກກະຕຸ້ນປະສາດໃນຜູ້ຊາຍ, ຜູ້ທີ່ບໍ່ແມ່ນສະຫະພັນແລະການຕິດເຊື້ອ.
- ການປະສົມ lumbar interforaminal interbody fusion
ນີ້ແມ່ນຮູບແບບການປ່ຽນແປງ ໃໝ່ ຂອງວິທີການພາຍຫຼັງທີ່ໄດ້ຮັບຄວາມນິຍົມ. ມັນມີຄວາມສ່ຽງຕໍ່າກັບການ ສຳ ຜັດທີ່ດີແລະມັນສະແດງໃຫ້ເຫັນວ່າມັນມີຜົນດີພ້ອມດ້ວຍອາການແຊກຊ້ອນບໍ່ ໜ້ອຍ ເຊັ່ນ: ການຮົ່ວໄຫຼຂອງ CSF, ຄວາມບົກຜ່ອງທາງ neurological, ແລະການຕິດເຊື້ອບາດແຜ.
ຈຳ ນວນທັງ ໝົດ Disc Arthroplasty
ນີ້ແມ່ນທາງເລືອກ ໜຶ່ງ ໃນການປະສົມແຜ່ນດິດແລະມັນໄດ້ຖືກ ນຳ ໃຊ້ເພື່ອປິ່ນປົວພະຍາດແຜ່ນທີ່ເສື່ອມສະພາບຂອງ lumbar ໂດຍໃຊ້ແຜ່ນດິດທຽມເພື່ອທົດແທນແຜ່ນທີ່ຖືກກະທົບ. ການໃສ່ຂາທຽມທັງ ໝົດ ຫລືການໃສ່ທຽມນິວເຄຼຍສາມາດ ນຳ ໃຊ້ໄດ້ຂື້ນກັບສະພາບການທາງຄລີນິກ.
Decompression ກ່ຽວຂ້ອງກັບການເອົາສ່ວນ ໜຶ່ງ ຂອງແຜ່ນຂອງກະດູກສັນຫຼັງອອກຈາກຮ່າງກາຍ, ເຊິ່ງ ກຳ ລັງກີດຂວາງເສັ້ນປະສາດເພື່ອປ່ອຍສິ່ງນັ້ນແລະໃຫ້ຊ່ອງທາງໃນການຟື້ນຟູຂອງມັນໂດຍຜ່ານຂັ້ນຕອນທີ່ເອີ້ນວ່າ diskectomy ແລະ laminectomy. ປະສິດທິຜົນຂອງຂັ້ນຕອນດັ່ງກ່າວແມ່ນເປັນ ຄຳ ຖາມເຖິງແມ່ນວ່າມັນແມ່ນການຜ່າຕັດທີ່ປະຕິບັດກັນທົ່ວໄປ. ອາການແຊກຊ້ອນແມ່ນຫນ້ອຍທີ່ສຸດທີ່ມີໂອກາດຕໍ່າຂອງການເກີດອາການສະແດງໂດຍຄວາມເພິ່ງພໍໃຈຂອງຄົນເຈັບທີ່ສູງຂຶ້ນ. (Gupta, Vijay Kumar, et al)
ການຜ່າຕັດແມ່ນປະຕິບັດຜ່ານວິທີການສາຍກາງທາງຫລັງໂດຍແບ່ງປັນເສັ້ນເລືອດ ligamentum. ຮາກຂອງເສັ້ນປະສາດທີ່ໄດ້ຮັບຜົນກະທົບແມ່ນຖືກລະບຸແລະການຍົກເລີກປະກົດຂື້ນຖືກຕັດເພື່ອປ່ອຍມັນ. ການກວດສຸຂະພາບທາງ neurological ເຕັມຄວນໄດ້ຮັບການປະຕິບັດພາຍຫລັງແລະຜູ້ປ່ວຍມັກຈະໄປເຮືອນ 1 5 ມື້ຕໍ່ມາ. ການອອກ ກຳ ລັງກາຍຫລັງຕ່ ຳ ຄວນເລີ່ມຕົ້ນໃນໄວໆນີ້ໂດຍການເຮັດວຽກເບົາແລະຈາກນັ້ນກໍ່ເຮັດວຽກ ໜັກ ໃນເວລາ 2 ແລະ 12 ອາທິດຕາມ ລຳ ດັບ.
ຂັ້ນຕອນນີ້ສາມາດປະຕິບັດໄດ້ໃນລະດັບ ໜຶ່ງ ພ້ອມທັງຜ່ານຫຼາຍລະດັບ. Laminectomy ຄວນຈະສັ້ນທີ່ສຸດເທົ່າທີ່ເປັນໄປໄດ້ເພື່ອຫລີກລ້ຽງຄວາມບໍ່ສະຖຽນລະພາບຂອງກະດູກສັນຫຼັງ. ຄົນເຈັບໄດ້ຮັບການບັນເທົາອາການແລະການຫຼຸດຜ່ອນໂຣກ radiculopathy ປະຕິບັດຕາມຂັ້ນຕອນ. ຄວາມສ່ຽງດັ່ງກ່າວອາດປະກອບມີການຄວບຄຸມ ລຳ ໄສ້ແລະພົກຍ່ຽວ, ການຮົ່ວໄຫຼຂອງ CSF, ຄວາມເສຍຫາຍຂອງເສັ້ນປະສາດແລະການຕິດເຊື້ອ.
ຂັ້ນຕອນການຜ່າຕັດກະດູກສັນຫຼັງຂອງປາກມົດລູກ
ພະຍາດແຜ່ນທີ່ເສື່ອມໂຊມຂອງປາກມົດລູກແມ່ນສະແດງໃຫ້ເຫັນເຖິງການຜ່າຕັດເມື່ອມີຄວາມເຈັບປວດທີ່ບໍ່ສາມາດຕ້ານທານໄດ້ທີ່ກ່ຽວຂ້ອງກັບຄວາມຄືບ ໜ້າ ຂອງເຄື່ອງຈັກທີ່ມີຄວາມຄືບ ໜ້າ ແລະຄວາມຮູ້ສຶກ. ການຜ່າຕັດມີຜົນໄດ້ຮັບທີ່ດີກ່ວາ 90% ເມື່ອມີຫຼັກຖານທາງວິທະຍຸຂອງການບີບອັດຮາກຂອງເສັ້ນປະສາດ. ມີຫລາຍທາງເລືອກໃນການລວມທັງໂຣກອະໄວຍະວະເພດກ່ອນ (ACD), ACD, ແລະການປະສົມ (ACDF), ACDF ກັບການແກ້ໄຂພາຍໃນ, ແລະການຜ່າຕັດຫລັງ. ( ພະຍາດໂຣກ Diskenerative:: ຄວາມເປັນມາ, ການວິພາກ, ໂລກພະຍາດ. )
ການ ບຳ ບັດດ້ວຍຈຸລັງ
ການຜ່າຕັດຈຸລັງ ລຳ ຕົ້ນໄດ້ເກີດຂື້ນເປັນການຮັກສາແບບນະວະນິຍາຍ ສຳ ລັບໂລກດິດທີ່ເສື່ອມໂຊມດ້ວຍຜົນດີ. ການແນະ ນຳ chondrocytes ທີ່ເປັນໂຣກຜີວ ໜັງ ໄດ້ຖືກພົບເຫັນວ່າຊ່ວຍຫຼຸດຜ່ອນຄວາມເຈັບປວດທີ່ຂາດຕົກບົກຜ່ອງໃນໄລຍະ 2 ປີ. ການປິ່ນປົວເຫລົ່ານີ້ ກຳ ລັງຖືກທົດລອງຢູ່ໃນມະນຸດ. (Jeong, Je Hoon, et al.)
Gene Therapy
ການຖ່າຍທອດພັນທຸ ກຳ ເພື່ອຢຸດຂະບວນການເສື່ອມໂຊມຂອງແຜ່ນດີນແລະແມ່ນແຕ່ການກະຕຸ້ນການສືບພັນຄືນ ໃໝ່ ຂອງແຜ່ນດິດແມ່ນ ກຳ ລັງຄົ້ນຄວ້າຢູ່. ສຳ ລັບສິ່ງນີ້, ພັນທຸ ກຳ ທີ່ມີປະໂຫຍດຕ້ອງໄດ້ ກຳ ນົດໃນຂະນະທີ່ ກຳ ລັງເຄື່ອນໄຫວກິດຈະ ກຳ ຂອງການເສື່ອມໂຊມຂອງ ກຳ ມະພັນ. ຕົວເລືອກການປິ່ນປົວແບບ ໃໝ່ໆ ເຫຼົ່ານີ້ໃຫ້ຄວາມຫວັງ ສຳ ລັບການຮັກສາໃນອະນາຄົດທີ່ຈະໄດ້ມຸ້ງໄປສູ່ການຟື້ນຟູແຜ່ນ intervertebral. (Nishida, Kotaro, ແລະອື່ນໆ.)
ໂຣກໂຣກ Degenerative disc ແມ່ນບັນຫາດ້ານສຸຂະພາບທີ່ມີລັກສະນະຈາກອາການເຈັບຫຼັງທີ່ເປັນໂຣກເຮື້ອຮັງເນື່ອງຈາກວ່າແຜ່ນດິດ intervertebral ທີ່ຖືກ ທຳ ລາຍເຊັ່ນ: ຄວາມເຈັບປວດຕ່ ຳ ໃນກະດູກສັນຫຼັງ lumbar ຫຼືເຈັບຄໍໃນກະດູກສັນຫຼັງຂອງ cervical. ມັນແມ່ນການແບ່ງແຍກຂອງແຜ່ນ intervertebral ຂອງກະດູກສັນຫຼັງ. ການປ່ຽນແປງທາງດ້ານ pathological ຫຼາຍໆຢ່າງສາມາດເກີດຂື້ນໃນການເສື່ອມສະພາບຂອງແຜ່ນ. ຂໍ້ບົກພ່ອງຕ່າງໆຂອງຮ່າງກາຍຍັງສາມາດເກີດຂື້ນໃນແຜ່ນ intervertebral. ອາການປວດຫລັງຕໍ່າແລະອາການເຈັບຄໍແມ່ນບັນຫາໃຫຍ່ຂອງພະຍາດລະບາດເຊິ່ງຄິດວ່າມັນກ່ຽວຂ້ອງກັບພະຍາດແຜ່ນດີນຊຸດໂຊມ. ອາການປວດຫລັງແມ່ນສາເຫດ ສຳ ຄັນອັນດັບສອງຂອງການໄປຢ້ຽມຢາມຫ້ອງການທ່ານ ໝໍ ໃນສະຫະລັດ. ມັນໄດ້ຖືກຄາດຄະເນວ່າປະມານ 80% ຂອງຜູ້ໃຫຍ່ໃນສະຫະລັດອາເມລິກາປະສົບກັບຄວາມເຈັບປວດຕ່ໍາຢ່າງຫນ້ອຍຫນຶ່ງຄັ້ງໃນຊີວິດຂອງພວກເຂົາ. ດັ່ງນັ້ນ, ຕ້ອງມີຄວາມເຂົ້າໃຈຢ່າງລະອຽດກ່ຽວກັບພະຍາດແຜ່ນດີໂອທີ່ເສື່ອມໂຊມແມ່ນມີຄວາມ ຈຳ ເປັນ ສຳ ລັບການຈັດການສະພາບທົ່ວໄປນີ້. - ທ່ານດຣ Alex Jimenez DC, CCST Insight
ຂອບເຂດຂອງຂໍ້ມູນຂ່າວສານຂອງພວກເຮົາແມ່ນ ຈຳ ກັດຕໍ່ chiropractic, musculoskeletal, ຢາທາງຮ່າງກາຍ, ສຸຂະພາບ, ແລະບັນຫາສຸຂະພາບທີ່ລະອຽດອ່ອນແລະ / ຫຼືບົດຄວາມກ່ຽວກັບຢາທີ່ເປັນປະໂຫຍດ, ຫົວຂໍ້ແລະການສົນທະນາ. ພວກເຮົາ ນຳ ໃຊ້ໂປໂຕຄອນເພື່ອສຸຂະພາບແລະສະຫວັດດີການທີ່ເປັນປະໂຫຍດໃນການຮັກສາແລະສະ ໜັບ ສະ ໜູນ ການດູແລ ສຳ ລັບການບາດເຈັບຫລືຄວາມຜິດປົກກະຕິຂອງລະບົບກ້າມເນື້ອ. ກະທູ້, ຫົວຂໍ້, ຫົວຂໍ້ແລະຄວາມເຂົ້າໃຈຂອງພວກເຮົາແມ່ນເວົ້າເຖິງເລື່ອງທາງຄລີນິກ, ບັນຫາ, ແລະຫົວຂໍ້ທີ່ກ່ຽວຂ້ອງແລະສະ ໜັບ ສະ ໜູນ ໂດຍກົງຫຼືໂດຍທາງອ້ອມຂອບເຂດການປະຕິບັດທາງດ້ານການຊ່ວຍຂອງພວກເຮົາ. ການສຶກສາສະ ໜັບ ສະ ໜູນ ຂໍ້ຄວາມຂອງພວກເຮົາ ພວກເຮົາຍັງເຮັດ ສຳ ເນົາການສຶກສາຄົ້ນຄ້ວາທີ່ສະ ໜັບ ສະ ໜູນ ໃຫ້ແກ່ຄະນະແລະສາທາລະນະຊົນຕາມ ຄຳ ຮ້ອງຂໍ. ພວກເຮົາເຂົ້າໃຈວ່າພວກເຮົາກວມເອົາບັນຫາທີ່ຕ້ອງການ ຄຳ ອະທິບາຍເພີ່ມເຕີມກ່ຽວກັບວິທີທີ່ມັນອາດຈະຊ່ວຍໃນແຜນການດູແລສະເພາະໃດ ໜຶ່ງ ຫຼືພິທີການຮັກສາ; ສະນັ້ນ, ເພື່ອປຶກສາຫາລືກ່ຽວກັບຫົວຂໍ້ຂ້າງເທິງນີ້, ກະລຸນາສອບຖາມທ່ານດຣ Alex Jimenez ຫຼືຕິດຕໍ່ພວກເຮົາໄດ້ທີ່ 915-850-0900. ຜູ້ໃຫ້ບໍລິການທີ່ໄດ້ຮັບໃບອະນຸຍາດໃນ Texas * & New Mexico *
ລວບລວມໂດຍທ່ານດຣ Alex Jimenez DC, CCST
ເອກະສານ
- �Degenerative Disc Disease.� Spine-Health, 2017, www.spine-health.com/glossary/degenerative-disc-disease.
- Modic, Michael T. , ແລະ Jeffrey S. Ross. ໂລກພະຍາດລະບົບເສື່ອມໂຊມ. ລັງສີວິທະຍາ, ຮຸ່ນ 245, ບໍ່. 1, 2007, ໜ້າ ທີ 43-61. ສັງຄົມລັງສີຂອງອາເມລິກາ ເໜືອ (RSNA), doi: 10.1148 / radiol.2451051706.
- �Degenerative Disk Disease: ຄວາມເປັນມາ, ການວິພາກວິພາກ, ພະຍາດທາງເດີນປັດສະວະ.� Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/1265453-overview.
- Taher, Fadi et al. ໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກໂຣກຂາດ: ຄວາມຄິດໃນປະຈຸບັນແລະໃນອະນາຄົດຂອງການວິນິດໄສແລະການບໍລິຫານ. ຄວາມກ້າວ ໜ້າ ໃນການຜ່າຕັດກ່ຽວກັບໂລກຂໍ້ອັກເສບ, vol 2012, 2012, ໜ້າ 1-7. Hindawi Limited, doi: 10.1155 / 2012/970752.
- Choi, Yong-Soo. Pathophysiologyຂອງພະຍາດ Disc Degenerative Disc. ວາລະສານກະດູກສັນຫຼັງອາຊີ, ຮຸ່ນ 3, ບໍ່. 1, 2009, ໜ້າ. 39. ສະມາຄົມການຜ່າຕັດກະດູກສັນຫຼັງຂອງເກົາຫຼີ (KAMJE), doi: 10.4184 / asj.2009.3.1.39.
- ເຄື່ອງເຮັດລໍ້, Paul R et al. ປະຫວັດການເຮັດວຽກຂອງWheater s. ວັນທີ 5 ed,, [New Delhi], Churchill Livingstone, 2007,.
- Palmgren, Tove et al. ການສຶກສາ Immunohistochemical ຂອງໂຄງສ້າງຂອງເສັ້ນປະສາດໃນ Anulus Fibrosus ຂອງມະນຸດ Lumbar Intervertebral Discs. ກະດູກສັນຫຼັງ, vol 24, ບໍ່. 20, 1999, ໜ້າ. 2075. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-199910150-00002.
- BOGDUK, NIKOLAI et al. The Innervation Of Cervical Intervertebral Discs. ກະດູກສັນຫຼັງ, vol 13, ບໍ່. 1, 1988, ໜ້າ ທີ 2-8. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-198801000-00002.
- �Intervertebral Disc �ກະດູກສັນຫຼັງ � Orthobullets.Com.� Orthobullets.Com, 2017, www.orthobullets.com/spine/9020/intervertebral-disc.
- ສຸທທາ, Pokhraj. MRIການປະເມີນຜົນກ່ຽວກັບພະຍາດທີ່ເກີດຈາກການເປັນໂຣກ Lumbar Disc. ພະຍາດປະ ຈຳ ເດືອນ, 2015, ການຄົ້ນຄວ້າແລະເຜີຍແຜ່ JCDR, doi: 10.7860 / jcdr / 2015 / 11927.5761.
- Buckwalter, ໂຈເຊັບ A. Agingແລະ Degeneration ຂອງມະນຸດການສະແດງພາຍໃນໂລກ. ກະດູກສັນຫຼັງ, vol 20, ບໍ່. 11, 1995, ໜ້າ 1307-1314. Ovid Technologies (ສຸຂະພາບ Wolters Kluwer), doi: 10.1097 / 00007632-199506000-00022.
- Roberts, S. et al. Senescence In Human Intervertebral Discs. ວາລະສານກະດູກສັນຫຼັງຂອງເອີຣົບ, ຮຸ່ນ 15, ບໍ່. S3, 2006, ໜ້າ 312-316. Springer ທຳ ມະຊາດ, doi: 10.1007 / s00586-006-0126-8.
- Boyd, Lawrence M. et al. Enely-Onset Degeneration ຂອງແຜ່ນ Intervertebral Disc ແລະ Vertebral End Plate ໃນ ໜູ ທີ່ຂາດໃນປະເພດ IX Collagen. ໂລກຂໍ້ອັກເສບ & ໂລກຂໍ້ອັກເສບ, vol 58, ບໍ່. 1, 2007, ໜ້າ 164-171. Wiley-Blackwell, doi: 10.1002 / art.23231.
- Williams, FMK, ແລະ PN Sambrook. Neck And Back Pain And Intervertebral Disc Degeneration: ພາລະບົດບາດຂອງປັດໃຈອາຊີບ. ການປະຕິບັດທີ່ດີທີ່ສຸດ & ການຄົ້ນຄວ້າກ່ຽວກັບໂລກຂໍ້ອັກເສບທາງດ້ານການຊ່ວຍ, ຊັ້ນ 25, ບໍ່. 1, 2011, ໜ້າ 69-79. Elsevier BV, doi: 10.1016 / j.berh.2011.01.007.
- Batti , Michele C. Lumbar Disc Degeneration: Epidemiology And Genetics. ວາລະສານຂອງກະດູກແລະການຜ່າຕັດຮ່ວມ (ອາເມລິກາ), vol 88, ບໍ່. supply_2, 2006, ໜ້າ. 3. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01313.
- BATTI , MICHELE C. et al. 1991ລາງວັນ Volvo ໃນທາງການແພດວິທະຍາສາດ. ກະດູກສັນຫຼັງ, vol 16, ບໍ່. 9, 1991, ໜ້າ ທີ 1015-1021. Ovid Technologies (ສຸຂະພາບ Wolters Kluwer), doi: 10.1097 / 00007632-199109000-00001.
- Kauppila, LI Atherosclerosisແລະ Disc Degeneration / ຄວາມເຈັບປວດຕ່ ຳ ຕ່ ຳ A ການທົບທວນຢ່າງເປັນລະບົບ. ວາລະສານການຜ່າຕັດເສັ້ນເລືອດ, ລຸ້ນ 49, ບໍ່. 6, 2009, ໜ້າ. 1629. Elsevier BV, doi: 10.1016 / j.jvs.2009.04.030.
- ການສຶກສາໂດຍອີງໃສ່ປະຊາກອນກ່ຽວກັບການຫຼຸດລົງຂອງເຍື່ອອ່ອນແລະສະມາຄົມຂອງມັນທີ່ມີນໍ້າ ໜັກ ເກີນແລະໂລກອ້ວນ, ອາການປວດຫລັງຕໍ່າ, ແລະສະຖານະການເຮັດວຽກທີ່ຫລຸດລົງ. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011; 93 (7): 662 70. ວາລະສານກະດູກສັນຫຼັງ, ເຫຼັ້ມທີ 11, ບໍ່. 7, 2011, ໜ້າ. 677. Elsevier BV, doi: 10.1016 / j.spinee.2011.07.008.
- Gupta, Vijay Kumar et al. Lumbar Degenerative Disc Disease: ວິທີການ ນຳ ສະ ເໜີ ທາງການແພດແລະການຮັກສາ. ວາລະສານການແພດແລະການແພດຂອງ IOSR, ຮຸ່ນ 15, ບໍ່. ວັນທີ 08, 2016, ໜ້າ 12-23. ວາລະສານ IOSR, doi: 10.9790 / 0853-1508051223.
- Bhatnagar, Sushma, ແລະ Maynak Gupta. ຄູ່ມືແນະ ນຳ ກ່ຽວກັບການປະຕິບັດທາງດ້ານການຊ່ວຍໃນການຮັກສາຄວາມເຈັບປວດໃນການເປັນໂຣກມະເຮັງ. ວາລະສານ Indian Of Palliative Care, vol 21, ບໍ່. 2, 2015, ໜ້າ. 137. Medknow, doi: 10.4103 / 0973-1075.156466.
- KIRKALDY-WILLIS, WH et al. Pathologyແລະ Pathogenesis ຂອງ Lumbar Spondylosis ແລະStenosis. ກະດູກສັນຫຼັງ, vol 3, ບໍ່. 4, 1978, ໜ້າ 319-328. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-197812000-00004.
- KONTTINEN, YRJ T. et al. Neuroimmunohistochemicalການວິເຄາະຂອງສ່ວນປະກອບ Neural Neociceptive Neural. ກະດູກສັນຫຼັງ, vol 15, ບໍ່. 5, 1990, ໜ້າ 383-386. Ovid Technologies (ສຸຂະພາບ Wolters Kluwer), doi: 10.1097 / 00007632-199005000-00008.
- Brisby, Helena. Pathologyແລະກົນໄກທີ່ເປັນໄປໄດ້ຂອງການຕອບສະ ໜອງ ຂອງລະບົບປະສາດເພື່ອການ degeneration Disc . ວາລະສານກະດູກແລະການຜ່າຕັດຮ່ວມ (ອາເມລິກາ), ເຫຼັ້ມທີ 88, ບໍ່. supply_2, 2006, ໜ້າ. 68. Ovid Technologies (Wolters Kluwer Health), doi: 10.2106 / jbjs.e.01282.
- Jason M. Highsmith, MD. �Degenerative Disc Disease Symptoms | ເຈັບຫຼັງ, ເຈັບຂາ.� Spineuniverse, 2017, www.spineuniverse.com/conditions/degenerative-disc/symptoms-degenerative-disc-disease.
- �Degenerative Disc Disease � Physiopedia.� Physio-Pedia.Com, 2017, www.physio-pedia.com/Degenerative_Disc_Disease.
- Modic, MT et al. ພະຍາດໂລກຂໍ້ອັກເສບ: ການປະເມີນການປ່ຽນແປງຂອງໄຂມັນໃນຮ່າງກາຍຂອງກະດູກສັນຫຼັງດ້ວຍ MR Imaging.. Radiology, vol 166, ບໍ່. 1, 1988, ໜ້າ 193-199. ສັງຄົມລັງສີຂອງອາເມລິກາ ເໜືອ (RSNA), doi: 10.1148 / radiology.166.1.3336678.
- Pfirrmann, Christian WA et al. Magnetic Resonance Classification Of Lumbar Intervertebral Disc Degeneration. ກະດູກສັນຫຼັງ, vol 26, ບໍ່. 17, 2001, ໜ້າ 1873-1878. Ovid Technologies (Wolters Kluwer Health), doi: 10.1097 / 00007632-200109010-00011.
- Bartynski, Walter S. , ແລະ A. Orlando Ortiz. ເທັກນິກການປະເມີນຜົນຂອງໂລກ Lumbar Disk: ການສະ ໜອງ ພະຍາດ Lumbar Diskography ແລະ Diskography ທີ່ມີອາການສລົບທີ່ໃຊ້ໃນການເຮັດວຽກ. ເຕັກນິກໃນ Vascular ແລະ Interventional Radiology, vol 12, ບໍ່. 1, 2009, ໜ້າ 33-43. Elsevier BV, doi: 10.1053 / j.tvir.2009.06.003.
- Narouze, Samer, ແລະ Amaresh Vydyanathan. Ultrasound-Guided Cervical Transforaminal Injection ແລະການຄັດເລືອກເສັ້ນປະສາດຮາກທີ່ຖືກຄັດເລືອກ. ເຕັກນິກໃນອາການສລົບໃນລະດັບພາກພື້ນແລະການຄຸ້ມຄອງຄວາມເຈັບປວດ, vol 13, ບໍ່. 3, 2009, ໜ້າ 137-141. Elsevier BV, doi: 10.1053 / j.trap.2009.06.016.
- Journal Of Electromyography & Kinesiology Calendar. ວາລະສານຂອງ Electromyography And Kinesiology, vol 4, no. 2, 1994, ໜ້າ. 126. Elsevier BV, doi: 10.1016 / 1050-6411 (94) 90034-5.
- Hayden, Jill A. et al. ການທົບທວນຄືນກ່ຽວກັບລະບົບ: ຍຸດທະສາດ ສຳ ລັບການ ນຳ ໃຊ້ການຮັກສາການອອກ ກຳ ລັງກາຍເພື່ອປັບປຸງຜົນໄດ້ຮັບໃນການເຈັບຫຼັງຕ່ ຳ ຊໍາເຮື້ອ. Annals of Internal Medicine, vol 142, no. 9, 2005, ໜ້າ. 776. ແພດວິທະຍາໄລອາເມລິກາ, doi: 10.7326 / 0003-4819-142-9-200505030-00014.
- Johnson, Mark I. ຄວາມກົດດັນເສັ້ນປະສາດໄຟຟ້າ (TENS) ແລະ TENS ຄ້າຍຄື: ພວກເຂົາໃຫ້ການບັນເທົາຄວາມເຈັບປວດບໍ? . ການທົບທວນຄວາມເຈັບປວດ, vol 8, ບໍ່. 3-4, 2001, ໜ້າ 121-158. Portico, doi: 10.1191 / 0968130201pr182ra.
- Harte, A et al. ປະສິດທິພາບຂອງການກະຕຸ້ນ Lumbar ໃນການຈັດການກັບຄວາມເຈັບປວດຫລັງຕໍ່າ. ການອອກ ກຳ ລັງກາຍ, ຮິດ 88, ບໍ່. 7, 2002, ໜ້າ 433-434. Elsevier BV, doi: 10.1016 / s0031-9406 (05) 61278-3.
- Bronfort, Gert et al. ປະສິດທິພາບຂອງການ ໝູນ ວຽນກະດູກສັນຫຼັງແລະການເຄື່ອນໄຫວເພື່ອຄວາມເຈັບປວດຫລັງຕໍ່າແລະຄວາມເຈັບຄໍ: ການທົບທວນຢ່າງເປັນລະບົບແລະການສັງເຄາະຫຼັກຖານທີ່ດີທີ່ສຸດ. The Spine Journal, vol 4, ບໍ່. 3, 2004, ໜ້າ 335-356. Elsevier BV, doi: 10.1016 / j.spinee.2003.06.002.
- Furlan, Andrea D. et al. Massage ສຳ ລັບຄວາມເຈັບປວດຕ່ ຳ: ເປັນການທົບທວນຢ່າງເປັນລະບົບພາຍໃນຂອບຂອງກຸ່ມການທົບທວນຄືນຂອງການຮ່ວມມືກັບ Cochrane . Spine, vol 27, ບໍ່. 17, 2002, ໜ້າ 1896-1910. Ovid Technologies (ສຸຂະພາບ Wolters Kluwer), doi: 10.1097 / 00007632-200209010-00017.
- ການທົບທວນກ່ຽວກັບລະບົບ: ການຮັກສາ Opioid ສຳ ລັບອາການປວດຫລັງຊ້ ຳ ເຮື້ອ: ຄວາມເປັນໄປໄດ້, ປະສິດທິພາບ, ແລະສະມາຄົມກັບສິ່ງເສບຕິດ. ການປົກຄອງດ້ານການແພດ: ວາລະສານສາກົນ, ສະບັບເລກທີ 12, ບໍ່. 4, 2007, Emerald, doi: 10.1108 / cgij.2007.24812dae.007.
- Aທົດລອງທີ່ຄວບຄຸມໄດ້ເພື່ອປະເມີນຜົນປະສິດທິຜົນຂອງການບັນເທົາອາການເຈັບປວດໂດຍການໃຊ້ Ketamine ກັບສານສະເຕີຣອຍລະບາດ ສຳ ລັບອາການປວດຫລັງຕ່ ຳ ຊຳ ເຮື້ອ. ວາລະສານສາກົນວິທະຍາສາດແລະການຄົ້ນຄວ້າ (IJSR), vol 5, ບໍ່. 2, 2016, ໜ້າ 546-548. ວາລະສານສາກົນດ້ານວິທະຍາສາດແລະການຄົ້ນຄວ້າ, doi: 10.21275 / v5i2.nov161215.
- Wynne, Kelly A. Facetການສັກຢາຮ່ວມກັນໃນການຄຸ້ມຄອງຄວາມເຈັບປວດຫຼັງຕໍ່າຕ່ ຳ ເຮື້ອຮັງ: ການທົບທວນຄືນ. ການທົບທວນຄວາມເຈັບປວດ, vol 9, ບໍ່. 2, ປີ 2002, ໜ້າ 81-86. Portico, doi: 10.1191 / 0968130202pr190ra.
- MAUGARS, Y. et al. ການສຶກສາກ່ຽວກັບຜົນປະໂຫຍດຂອງການສັກຢາປ້ອງກັນໂຣກສະຫມອງ (SACROILIAC CORTICOSTEROID INJECTIONS) ໃນການສຶກສາແບບພິເສດ: ການສຶກສາກ່ຽວກັບກະດູກຫັກ, ຂໍ້ 35, ບໍ່. 8, 1996, ໜ້າ 767-770. ຫນັງສືພິມມະຫາວິທະຍາໄລ Oxford (OUP), doi: 10.1093 / ໂລກຂໍ້ອັກເສບ / 35.8.767.
- Rydevik, Bj rn L. Pointຂອງມຸມມອງ: ເຈັດ-ເຖິງ 10 ປີຜົນໄດ້ຮັບຂອງການຜ່າຕັດທີ່ເສື່ອມເສີຍ ສຳ ລັບໂຣກໂຣກກະດູກສັນຫຼັງທີ່ເສື່ອມເສີຍ. 21, 1, ພ. 1996. Ovid Technologies (Wolters Kluwer Health), doi: 98 / 10.1097-00007632-199601010.
- Jeong, Je Hoon et al. Regeneration of Intervertebral Discs in a Rat Disc Degeneration Model by Implanted Adipose-Tissue-Derived Stromal Cells. Acta Neurochirurgica, vol 152, ບໍ່. 10, 2010, ໜ້າ 1771-1777. Springer ທຳ ມະຊາດ, doi: 10.1007 / s00701-010-0698-2.
- Nishida, Kotaro et al. Geneການປິ່ນປົວດ້ວຍວິທີການ ສຳ ລັບການເສື່ອມສະ ໝອງ ແລະຄວາມກ່ຽວຂ້ອງຂອງກະດູກສັນຫຼັງ. ວາລະສານກະດູກສັນຫຼັງຂອງເອີຣົບ, ເຫຼັ້ມທີ 17, ບໍ່. S4, 2008, ໜ້າ 459-466. Springer ທຳ ມະຊາດ, doi: 10.1007 / s00586-008-0751-5.